2. 南通大学附属江阴医院呼吸科, 江阴 214400;
3. 南通大学附属江阴医院感染性疾病科, 江阴 214400;
4. 苏州大学苏州医学院放射医学与防护学院 省部共建放射医学与辐射防护国家重点实验室, 苏州 215123
2. Department of Respiratory, Jiangyin Hospital Affiliated to Nantong University, Jiangyin 214400, China;
3. Department of Infectious Diseases, Jiangyin Hospital Affiliated to Nantong University, Jiangyin 214400, China;
4. State Key Laboratory of Radiation Medicine and Protection, School of Radiation Medicine and Protection, Suzhou Medical College of Soochow University, Suzhou 215123, China
重型/危重型新型冠状病毒(COVID-19)患者常表现为严重的急性呼吸窘迫综合征甚至多器官功能衰竭[1-3]。病毒对肺部的直接损伤、细胞因子风暴,以及机体对病毒的过度免疫反应等,可引起肺泡损伤和微血管血栓等病理生理变化,进而引起呼吸功能受损。呼吸衰竭是其最常见的死亡原因[4]。临床工作中,常通过包括呼吸支持在内的对症支持治疗帮助患者度过危险期,糖皮质激素是减少肺部炎性渗出的主要手段。尽管如此,仍有30%~40%的重型/危重型COVID-19患者死亡,需要依赖机械通气的危重型患者死亡率更是高达80%[5-7]。抗生素问世之前,多项研究尝试使用低剂量放疗(LDRT)治疗炎性疾病,0.5~1.5 Gy的LDRT能快速缓解多种肺炎引起的呼吸系统症状[8-10]。国外多项前瞻性临床研究显示,LDRT治疗重型/危重型COVID-19肺部感染总体是有效的,且未观察到明显的急性不良反应[11-13]。国内尚未见类似临床研究报道。南通大学附属江阴医院经伦理委员会批准(伦理号:【2023】伦审计第001号),开展了前瞻性Ⅰ期LDRT治疗重型/危重型COVID-19肺部感染的临床研究。
资料与方法 1、研究对象前瞻性选取2023年1月至6月南通大学附属江阴医院呼吸科或感染性疾病科收治的内科治疗后病情无改善或持续恶化的重型/危重型COVID-19肺炎患者。入组标准:年龄≥18岁;COVID-19重型/危重型感染确诊病例;CT或胸片表现为双肺炎性渗出;氧饱和度≤93%,氧合指数小于200 mmHg,需要经鼻高流量或无创/有创辅助机械通气;经内科治疗病情仍持续恶化或无明显改善;自愿签署知情同意书。排除标准:妊娠或哺乳妇女;研究者评判放疗期间会出现较大生命危险的患者;研究者认为不适合开展该技术的其他情况。
2、放疗入组患者使用担架携带便携式氧气或通过无创通气或高流量氧气治疗仪从病房通过专用患者通道运送到直线加速器治疗室。使用CT图像中肺容积的中心点建立等中心,使用瑞典医科达Synergy直线加速器6 MV X射线照射。患者仰卧或俯卧位,睡棉枕,机架0°和180°全肺对穿照射,前后剂量权重为1∶1,处方剂量分别是5例1.5 Gy、2例1.0 Gy、1例0.5 Gy,具体剂量学参数见表 1。本研究患者与所有肿瘤放疗患者隔离(肿瘤患者使用本中心医科达Infinity直线加速器),并严格遵守国家相关COVID-19指南及相关消毒条例对治疗室,进行消毒。所有相关工作人员都进行了个人二级防护。
|
|
表 1 低剂量放疗患者肺部剂量学参数(cGy) Table 1 Dosimetric parameters of the lung in LDRT patients(cGy) |
3、疗效和不良反应评价
疗效主要评价指标为放疗前后氧合状况变化,以血氧饱和度/吸入氧气浓度(SaO2/FiO2)或动脉氧分压/吸入氧气浓度(PaO2/FiO2)表示,次要观察指标为放疗前后C反应蛋白(CRP)、白介素6(IL-6)等炎症指标以及胸部CT/胸片等影像学变化。根据美国放射肿瘤协作组放射性损伤评价标准评价放疗不良反应。
结果 1、患者资料在2023年1月至6月期间共入组8例重型/危重型COVID-19肺炎患者。其中,男性7例,女性1例;年龄59~88岁;氧饱和度74%~92%;经鼻高流量氧疗(HNFC)氧流量30~55(L/min);5例患者进行了抗病毒治疗;所有患者均进行了抗生素和糖皮质激素治疗;5例患者内科治疗仍病情恶化,3例症状无改善。高血压和糖尿病是最常见的合并症,8例患者均顺利完成LDRT治疗,LDRT后的中位住院时间为13(6~23)d,总住院时间为23.5(7~46)d。
2、近期疗效和不良反应所有患者均顺利完成LDRT,在LDRT后的12 h观察期内,收缩压和舒张压、脉搏、体温、SpO2和呼吸频率均无明显变化。放疗后7 d进行疗效评价,8例患者感觉胸闷气急症状均减轻,具体LDRT前后指标变化见表 2。典型病例LDRT前后影像学变化见图 1。观察期内没有患者出现急性皮肤、胃肠道、肺或心脏不良反应。
|
|
表 2 LDRT前及放疗7 d后指标变化 Table 2 Changes in markers before and 7 d after LDRT |
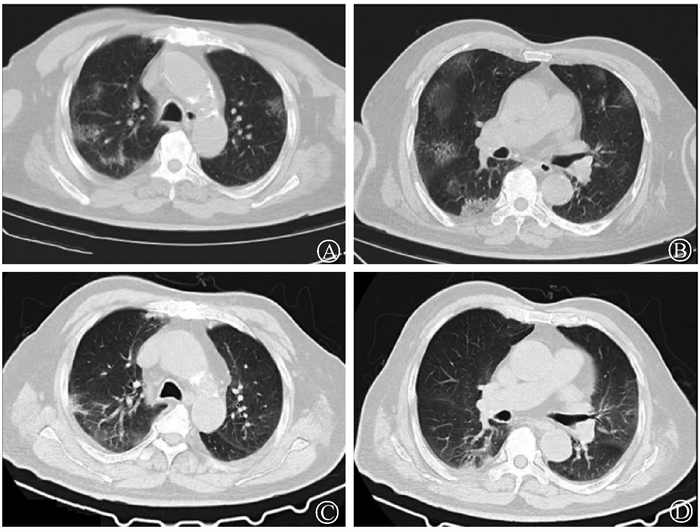
|
图 1 低剂量放疗前后计算机断层扫描对比A~B. 治疗前;C~D. 治疗7 d后 Figure 1 Comparison of computed tomography (CT) scans before and after LDRT A-B. Before treatment; C-D. 7 d after treatment |
3、预后
5例患者顺利出院,中位住院时间为14(7~46)d;2例患者LDRT后2周左右出现继发感染,氧参数恶化,死于呼吸衰竭;1例患者脱离吸氧状态,但LDRT后第21天死于恶性肿瘤导致的多器官功能衰竭。
讨论部分COVID-19患者快速发展为严重的呼吸系统感染,其直接病理生理原因是各种因子的释放导致的炎症因子风暴以及炎症级联反应引起过度的宿主免疫,从而推动病毒的免疫逃逸并造成呼吸功能损害,进而发展为急性呼吸窘迫综合征(ARDS),成为COVID-19患者最常见的死亡原因[14]。放疗对免疫系统来说是一把双刃剑,研究显示LDRT主要发挥抗炎作用[15-16]。针对内科治疗效果欠佳的重型/危重型新型COVID-19肺炎患者,全球多个医疗中心陆续开展了多个LDRT临床研究,大多研究显示,LDRT具有潜在地减轻肺炎的严重程度进而降低死亡率的作用。
本研究是国内首批开展LDRT治疗新冠病毒感染重症肺炎注册临床试验之一,主要研究对象是经内科治疗后病情恶化或无改善的重型/危重型新型COVID-19肺炎患者。研究显示,LDRT后1周,7例(87.5%)患者的SaO2/FiO2或PaO2/FiO2指标上升,7例(87.5%)急性炎症因子(CRP、IL-6)下降,与Ameri等[17]和Saleh等[12]试验结果相似。临床痊愈的患者LDRT后IL-6、CRP、IL-1β等炎症标志物均呈持续下降趋势。2例死亡病例在LDRT后2周左右又出现炎症标志物上升、PaO2/FiO2下降,并伴有影像学炎症进展。炎症标志物和PaO2/FiO2等是否可作为病情恶化的预测指标有待进一步研究。有研究显示,在1 Gy平均剂量下,辐射诱发冠状动脉事件的风险增加7.4%[18],但本研究未观察到与放疗明确相关的肺、心脏、食管急性不良反应,可能与随访时间较短有关。
理论上,LDRT靶区范围仅仅包括COVID-19患者的肺部炎症部位即可,但本研究入组的均为重型/危重型新冠肺炎患者,多次移动可能会带来医疗风险,且照射剂量仅为0.5~1.5 Gy的低剂量。因此,本研究采取的是二维放疗技术进行全肺照射,这与国外类似研究的照射方式相同[19]。Hess等[20]率先报道的临床研究采用1.5 Gy全肺LDRT,80%(4/5)取得了较好的临床效果。本研究最初入组的5例患者同样采用1.5 Gy全肺照射,4例逆转了患者病情恶化的趋势并顺利康复出院。Lumniczky等[21]研究认为,剂量 < 1.0 Gy具有抗炎作用;>1.0 Gy则有促炎作用,并可能导致纤维化。Ganesan等[22]及Sanmamed等[23]报道0.5~1.0 Gy全肺LDRT也取得了较好的临床疗效。本研究也将LDRT剂量进行了相应调整,2例采取1.0 Gy,1例采取0.5 Gy,各剂量组均有患者疗效显著。尽管LDRT的最佳剂量存在争议,目前0.5~1.5 Gy都有可能取得疗效,但仍需通过进一步基础和临床研究确定最佳剂量范围。
本研究为前瞻性单臂临床研究,通过放疗前后患者的状况、炎症指标和影像学改变,评判患者LDRT的疗效。虽然大多数患者取得较好疗效且无急性放射性不良反应,但样本量较少,且缺乏对照组,对研究结果的可信度可能造成了一定影响。后续拟扩大样本量进一步进行研究。
综上所述,对内科治疗效果欠佳的重型/危重型新型COVID-19肺炎患者,进行0.5~1.5 Gy剂量的全肺LDRT治疗,有助于降低炎症指标、改善临床症状、促进炎症吸收,且无明显急性不良反应。LDRT的合理运用为改善重型/危重型新型COVID-19肺炎患者预后提供了一种新的治疗选择。
利益冲突 本研究作者未因进行该研究接受任何不正当的职务或财务利益,在此对研究的独立性和科学性予以保证
作者贡献声明 刘佳负责临床试验研究实施及数据收集、论文撰写;王兰、郭春辉负责患者临床随访和数据采集;焦旸、孙亮负责研究指导;夏林云、秦建军、居敏负责患者放疗;蔡依玲负责文献查找;王坚负责提供研究思路以及放疗质量控制、论文审阅
临床试验注册: 中国临床试验注册中心, ChiCTR2300070643
Clinical trial registration: China Chinical Trial Registration Center, ChiCTR2300070643
| [1] |
Liu W, Tao ZW, Wang L, et al. Analysis of factors associated with disease outcomes in hospitalized patients with 2019 novel coronavirus disease[J]. Chin Med J (Engl), 2020, 133(9): 1032-1038. DOI:10.1097/CM9.0000000000000775 |
| [2] |
Service RF. Coronavirus epidemic snarls science worldwide[J]. Science, 2020, 367(6480): 836-837. DOI:10.1126/science.367.6480.836 |
| [3] |
Zhou Y, Fu B, Zheng X, et al. Pathogenic T-cells and inflammatory monocytes incite inflammatory storms in severe COVID-19 patients[J]. Natl Sci Rev, 2020, 7(6): 998-1002. DOI:10.1093/nsr/nwaa041 |
| [4] |
Carsana L, Sonzogni A, Nasr A, et al. Pulmonary post-mortem findings in a series of COVID-19 cases from northern Italy: a two-centre descriptive study[J]. Lancet Infect Dis, 2020, 20(10): 1135-1140. DOI:10.1016/S1473-3099(20)30434-5 |
| [5] |
Bhatraju PK, Ghassemieh BJ, Nichols M, et al. Covid-19 in critically Ill patients in the Seattle region-case series[J]. N Engl J Med, 2020, 382(21): 2012-2022. DOI:10.1056/NEJMoa2004500 |
| [6] |
Armstrong RA, Kane AD, Kursumovic E, et al. Mortality in patients admitted to intensive care with COVID-19:an updated systematic review and meta-analysis of observational studies[J]. Anaesthesia, 2021, 76(4): 537-548. DOI:10.1111/anae.15425 |
| [7] |
Huang CL, Wang YM, Li XW, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China[J]. Lancet, 2020, 395(10223): 497-506. DOI:10.1016/S0140-6736(20)30183-5 |
| [8] |
Torres Royo L, Antelo Redondo G, Árquez Pianetta M, et al. Low-dose radiation therapy for benign pathologies[J]. Rep Pract Oncol Radiother, 2020, 25(2): 250-254. DOI:10.1016/j.rpor.2020.02.004 |
| [9] |
Rödel F, Keilholz L, Herrmann M, et al. Radiobiological mechanisms in inflammatory diseases of low-dose radiation therapy[J]. Int J Radiat Biol, 2007, 83(6): 357-366. DOI:10.1080/09553000701317358 |
| [10] |
Metcalfe PE. Low dose radiation therapy for COVID-19 pneumonia: brief review of the evidence[J]. Phys Eng Sci Med, 2020, 43(3): 761-763. DOI:10.1007/s13246-020-00915-x |
| [11] |
Ameri A, Ameri P, Rahnama N, et al. Low-dose whole-lung irradiation for COVID-19 pneumonia: final results of a pilot study[J]. Int J Radiat Oncol Biol Phys, 2021, 109(4): 859-866. DOI:10.1016/j.ijrobp.2020.11.065 |
| [12] |
Saleh M, Sharma K, Shah J, et al. A pilot phase Ib/Ⅱ study of whole-lung low dose radiation therapy (LDRT) for the treatment of severe COVID-19 pneumonia: First experience from Africa[J]. PLoS One, 2022, 17(7): e0270594. DOI:10.1371/journal.pone.0270594 |
| [13] |
Hess CB, Eng TY, Nasti TH, et al. Whole-lung low-dose radiation therapy (LD-RT) for non-intubated oxygen-dependent patients with COVID-19-related pneumonia receiving dexamethasone and/or remdesevir[J]. Radiother Oncol, 2021, 165: 20-31. DOI:10.1016/j.radonc.2021.10.003 |
| [14] |
Mehta P, McAuley DF, Brown M, et al. COVID-19:consider cytokine storm syndromes and immunosuppression[J]. Lancet, 2020, 395(10229): 1033-1034. DOI:10.1016/S0140-6736(20)30628-0 |
| [15] |
罗辉, 葛红, 聂文娜, 等. 低剂量放疗在新型冠状病毒肺炎治疗中的应用[J]. 中华放射医学与防护杂志, 2021, 41(2): 151-154. Luo H, Ge H, Nie WN, et al. Application of low dose radiation therapy in the treatment of COVID-19 pneumonia[J]. Chin J Radiol Med Prot, 2021, 41(2): 151-154. DOI:10.3760/cma.j.issn.0254-5098.2021.02.013 |
| [16] |
Meziani L, Robert C, Classe M, et al. Low doses of radiation increase the immunosuppressive profile of lung macrophages during viral infection and pneumonia[J]. Int J Radiat Oncol, 2021, 110(5): 1283-1294. DOI:10.1016/j.ijrobp.2021.03.022 |
| [17] |
Ameri A, Rahnama N, Bozorgmehr R, et al. Low-dose whole-lung irradiation for COVID-19 pneumonia: short course results[J]. Int J Radiat Oncol Biol Phys, 2020, 108(5): 1134-1139. DOI:10.1016/j.ijrobp.2020.07.026 |
| [18] |
Darby SC, Ewertz M, McGale P, et al. Risk of ischemic heart disease in women after radiotherapy for breast cancer[J]. N Engl J Med, 2013, 368(11): 987-998. DOI:10.1056/NEJMoa1209825 |
| [19] |
Arenas M, Algara M, De Febrer G, et al. Could pulmonary low-dose radiation therapy be an alternative treatment for patients with COVID-19 pneumonia?Preliminary results of a multicenter SEOR-GICOR nonrandomized prospective trial (IPACOVID trial)[J]. Strahlenther Onkol, 2021, 197(11): 1010-1020. DOI:10.1007/s00066-021-01803-3 |
| [20] |
Hess CB, Buchwald ZS, Stokes W, et al. Low-dose whole-lung radiation for COVID-19 pneumonia: Planned day 7 interim analysis of a registered clinical trial[J]. Cancer, 2020, 126(23): 5109-5113. DOI:10.1002/cncr.33130 |
| [21] |
Lumniczky K, Impens N, Armengol G, et al. Low dose ionizing radiation effects on the immune system[J]. Environ Int, 2021, 149: 106212. DOI:10.1016/j.envint.2020.106212 |
| [22] |
Ganesan G, Ponniah S, Sundaram V, et al. Whole lung irradiation as a novel treatment for COVID-19:Final results of the prospective randomized trial (WINCOVID trial)[J]. Radiother Oncol, 2022, 167: 133-142. DOI:10.1016/j.radonc.2021.12.024 |
| [23] |
Sanmamed N, Alcantara P, Gomez S, et al. Low-dose radiation therapy in the management of COVID-19 pneumonia (LOWRAD-Cov19). Final results of a prospective phase Ⅰ-Ⅱ trial[J]. Radiother Oncol, 2022, 171: 25-29. DOI:10.1016/j.radonc.2022.03.015 |
 2024, Vol. 44
2024, Vol. 44


