图像引导近距离治疗技术的发展使得其对设备的精度和安全性要求越来越高。Flexitron后装机(瑞典医科达公司)采用全新的整机设计、优化的工作流程以及直观的系统操作,使腔内、组织间治疗操作更简单,同时也提供了更安全的治疗工作流程。Flexitron后装机在临床投入使用前,需根据相关国际指南[1-3]和国家标准[4-7]进行全面、系统的调试,明确设备性能、确定质量控制、标准基线及流程的剂量不确定度,将系统误差及随机误差在允许范围内降到最低[8]。本研究参考现有国际相关文献[9-10]和国内相关标准,结合既往新装设备验收和临床准入经验,对Flexitron后装机进行临床调试,涉及后装机、放射源、测量工具、治疗计划系统(treatment planning system,TPS)相关精度以及端对端(end to end,ETE)测试等内容,建立相关质量控制规程[11]。
材料与方法1.设备信息
(1) 后装机:Flexitron后装机[12]主要包括三部分:治疗通讯控制台(treatment communication console,TCC),治疗机(treatment delivery unit,TDU)和治疗控制面板(treatment control panel,TCP)。相对于microSelectron后装机,Flexitron后装机在以下方面进行了改进:①全新的硬件设计和工作流程,直观的系统操作界面,操作便捷。②多重保护连锁,治疗机钥匙3段位置设定以及模拟源的管道二次验证,保证治疗安全。③放射源最小步进长度1 mm,治疗最长距离400 mm,施源器和连接管相匹配,治疗精度高。
本科室的Flexitron后装机配置了20个治疗通道,放射源最远出源长度为1 400 mm,最小步进长度为1 mm,驻留时间为0.1~999.9 s。Flexitron和microSelectron配备的放射源均为铱-192,但尺寸上有差异,因此,空气比释动能率常数(air kerma rate constant,AKRC)也有一定的差异(表 1)。此外,配备了多种标准化施源器:不锈钢Flechter施源器、CT/MR妇科施源器、CT/MR多通道施源器、乌特勒支妇科施源器、CT/MR阴道施源器等;插植针有金属针和柔性软针两种;此外,还有食管、鼻咽、支气管施源器。
|
|
表 1 不同机型放射源的对比 Table 1 Comparison of radioactive source between different afterloaders |
Flexitron后装机的调试分为硬件部分、TPS部分和ETE测试。硬件部分调试包括质量控制工具的相关测量、源到位精度、源驻留时间精度和线性、放射源活度、施源器标记丝的校准和施源器的校准等;TPS部分包括勾画、配准和重建精度;ETE测试是采用自制模体和施源器组合模拟图像采集、施源器重建、剂量分布优化和治疗实施的全流程测试。
(2) 标配质量控制工具:质量控制工具准确性是保证其检测项目准确的前提。设备标配质量控制工具主要包括源位置模拟尺(模拟尺),源位置检测标尺(标尺)和连接管转接头。
2.调试内容和方法
(1) 质量控制工具的精度检测:采用分度值为0.5 mm的高精度卷尺和钢尺(均符合国标Ⅰ级精度)对不同施源器的连接管总长度进行测量,与说明书的标称长度进行对比。标尺的精度测量包括标尺相对精度和绝对精度测量。利用高精度钢尺确认标尺刻度线的相对偏差,得到标尺刻度准确性。绝对精度测量通过测量锁盘端面到标尺预设刻度(对应施源器的最远出源长度)的距离,确认是否符合预设出源长度。将模拟尺与标尺连接,通过对比模拟尺指定刻度线与标尺刻度线的一致性确定模拟尺精度。完成精度测量后,对不同连接管的标尺转接头进行一致性检测,测量方法同模拟尺精度测量。不同施源器的连接管长度测量误差要求小于1 mm,测量值估读到小数点后一位。标尺和模拟尺刻度值测量选择一根符合临床要求的CT/MR妇科施源器连接管,同时对标尺不同转接头的一致性进行测量,测量结果误差要求 < 0.5 mm。
(2) 源到位精度测试:放射源到位精度的测试包括放射源和模拟源到指定位置的精度、重复性、以及累计到位误差[13](表 2)。采用标尺标准转接头(金属妇科施源器)和相应的连接管进行测量,在TCC端设计质量保证(QA)计划。治疗室内连接1通道和标尺,执行QA计划,通过摄像头观测放射源/模拟源实际到位,读取源中心的位置刻度值,由于标尺分度值为1 mm,所以借助高精度钢尺提高标尺对于位置读数的检测。
|
|
表 2 源位置精度测试方法 Table 2 Methods for measuring source positioning accuracy |
(3) 驻留时间精度和线性:为检测内部计时器的准确性,采用秒表计时、视频分析和电离室测量3种方法检测源驻留时间的精度和线性,分别建立3种方式的质量控制基线。秒表计时通过秒表计时器记录源到位和离开的时间节点,视频分析是回顾分析摄像头拍摄不同驻留时间的视频,记录源到位和离开的时间节点得到驻留时间测量值。电离室测量的电荷量包括测量位置的辐射和路径辐射,所有驻留时间测量的电荷数进行一次函数线性拟合 D=At+B(截距B为路径辐射贡献,系数A为单位时间的辐射量),根据公式可计算得到计时器的线性程度和精度误差。
(4) 源活度校准:放射源铱-192出厂的初始活度为3.7×1011 Bq,临床使用前需对放射源活度进行测量并作为后续质量控制项目[14]。参考WS262-2017卫生行业标准[4],采用井型电离室进行测量。将放射源传输到井型电离室最大灵敏度响应位置,测量60 s累计电荷数,重复测量5次求算数平均值。源活度测量及相关校准因子计算如公式(1)~(4) 所示。
| $ A_t=\frac{M \times C_{t, p} \times N_x \times N_E \times A_{\text {ion }}}{F} $ | (1) |
| $ C_{t, p}=\frac{273.15+T}{295.15} \times \frac{1013}{p} $ | (2) |
| $ A_{\text {ivo }}=\frac{4}{3}-\left(\frac{1}{3} \times \frac{Q_{300 \mathrm{~V}}}{Q_{150 \mathrm{~V}}}\right) $ | (3) |
| $ D e V=\frac{A_B-A_t}{A_t} $ | (4) |
式中,M为测量电荷数的平均值与驻留时间的比值,nC/s;Ct, p是温度、气压校准因子;Nx为井型电离室的校准因子;NE为静电计刻度系数;Aion为电离电荷复合率校准因子;p为治疗室的环境压强,hPa;Q300 V、Q150 V为静电计在300或150 V时电离电荷读数,nC/s;T为治疗室井型电离室内的温度,℃;F为放射源空气比释动能强度与源活度转换系数,Gy·m2·h-1·Ci-1; At为测量源活度,Ci;AB为源证书中的源活度经时间修正后的数值,Ci;DeV为测量源活度值相对偏差值。
(5) 施源器标记丝的校准:施源器管道标记丝有X射线标记丝、CT标记丝和MR标记丝,用于确认出源长度或重建施源器。其中采用双曝光法检测X射线标记丝的标记点与驻留位置中心的重合度,确定是否可以用来标识放射源实际走源路径。CT标记丝主要用于辅助插植针在CT图像中的可视化,校准方法主要是测量CT标记丝的参考长度是否与手册指南一致。本研究对常用的金属插植针、Fletcher CT/MR妇科施源器和Vienna CT/MR环形施源器进行了测试。首先将带有标记丝的施源器固定在胶片上,采用Valencia皮肤施源器(钟形施源器)对带有标记丝的施源器进行外部曝光,形成一个圆形均整野,同时施源器和标记丝的标记点在胶片上产生了显像。然后保持胶片位置不动,去除标记丝,将施源器和连接管连接至后装机,放射源在给定驻留位置驻留,进行内部曝光,得到放射源驻留位置图,采用myQA图像处理软件(德国IBA公司)分析扫描胶片,测量得到标记点和放射源各驻留中心的差异;MR标记丝在使用前需要灌注显影液(水+碘伏)用于MR显影。MR标记线标称长度为280.5 mm,采用亚毫米级卷尺对3根标记丝进行重复测量,得到每根标记丝的偏差均值。分别在常规模拟机和核磁模拟机上对MR标记丝进行成像。在图像上测量施源器顶端到标记线液面的距离。
(6) 施源器精度:施源器管道是放射源的运行路径,不同施源器的外观构造都有差异。施源器调试主要确认施源器管道加工精度、通畅性及offset值(即管道第一驻留位置与顶端的距离)。该项目采用胶片曝光法[15],首先将多种施源器与其对应连接管连接至后装机的不同通道,并将施源器依次固定在胶片上,在每个施源器顶端进行人工标记。手动在TCC端设计一个质量保证(QA)计划,每个通道根据对应施源器管道标称第一驻留位置驻留2 s,读取每个辐射中心与顶端人工标记点之间的距离。
(7) 系统连接总长度:系统连接总长度定义为连接管和施源器连接的管道内径总长度。施源器和连接管在临床使用过程中可能存在磨损和变形,从而导致放射源的出源路径受到影响。本项目采用模拟尺测量,将模拟尺、施源器、连接管固定连接,推动模拟尺滑块,遇阻后保持不动,读取滑块前进方向最前缘对应的刻度值,与标称总长对比,精度误差要求 < 1 mm。测量结果可作为后续月检、年检等质量控制项目的基准值。
(8) TPS相关调试:TPS的调试有勾画精度、配准精度和施源器重建精度等。其中,勾画精度通过CT扫描模体,在TPS中勾画已知长度和体积的模体,得到勾画精度误差;TPS中提供了3种配准模式(互信息配准、标记点配准和手动配准),配准精度通过采用不同的配准模式对一个内置标记点的模体(研究采用AlignRT校准模体)进行两次扫描图像的刚性配准,分别得到不同配准方式的偏差值。重建精度基于一个组合施源器(CT/MR妇科施源器和两根金属针通过3D打印材料辅助固定),采用刻度角度尺对相关长度、距离等进行物理测量,同时基于平片、CT影像在TPS中对施源器进行二维、三维重建,利用TPS测量工具进行测量,将结果与物理测量值进行对比。
针对TPS剂量计算精度的验证,选取5例基于CT图像的妇科腔内后装临床计划进行数值模拟。施源器采用Fletcher妇科金属施源器,蒙特卡罗模拟软件采用合肥慧软科技公司Archer QA软件,其中患者的CT以DCM格式导入,源位置与驻留时间来自治疗计划RTplan,将大于处方剂量800%的剂量范围设定为处方剂量的800%(Oncentra计划系统中结构显示最大输出剂量为处方量的800%),伽马通过率参数为2%/2 mm。
(9) ETE测试:ETE测试是模拟临床定位到治疗全流程的检测项目,最终通过电离室的点剂量测量结果来证明整个治疗流程的可靠性。首先将施源器、电离室(CC01,德国IBA公司)固定在3D打印的自制模体中,完成CT扫描,扫描层厚为1.25 mm。在TPS中勾画出电离室气腔体积并进行管道重建,设计一个多通道多点驻留照射计划,并记录电离室气腔体积的平均剂量。在测量时,首先根据钟形施源器参考剂量分布图(3.7×1011 Bq,中心轴深度3 mm为A点)对电离室进行剂量刻度,最远端驻留位置驻留53.32 s时A点处方剂量为100 cGy,通过比例尺换算得到1 cm处对应剂量为53.2 cGy,采用1 cm固体水对电离室进行测量,得到电离室读数和剂量的关系,然后执行模体计划并测量点剂量。
结果1.源到位精度、驻留时间精度和线性:放射源运行到位精度、累计到位误差要求 < 1 mm,到位重复性要求 < 0.5 mm。不同驻留位置到位精度测量结果均满足临床要求,放射源和模拟源的到位重复性平均偏差分别为0.12和0.2 mm,均满足调试要求。放射源驻留时间的精度要求计时器误差 < 0.5 s,线性拟合R2>0.99,3种方法的拟合结果见图 1。
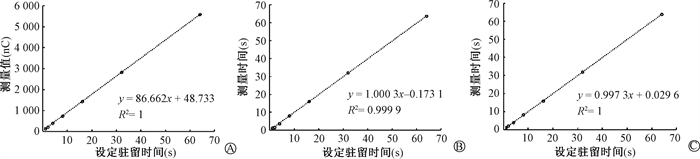
|
图 1 3种测量方法的线性拟合曲线 A.电离室测量法B.秒表计时C.视频分析 Figure 1 Linear fitting curves results for three measurement methods A.Ion chamber measurement; B.stopwatch wiming; C.video analysis |
2.源活度测量:金属插植针对应的最大灵敏度响应位置为149 mm,编辑一个在该位置处测量60 s辐射量的QA计划,采用井型电离室(1000plus, 美国Stand Imaging公司)和静电计(CDX2000B,美国Stand Imaging公司)进行测量,源活度测量要求偏差在5%以内。根据公式计算得到源活度为3.69×1011Bq,与标称源活度(3.7×1011Bq)相比,偏差为0.21%。
3.施源器标记丝的校准:基于钟型施源器对X射线标记丝的曝光影像,扫描胶片进行胶片刻度,并测量放射源(辐射中心)与对应驻留位置X射线标记丝(黑色标记点)的距离,分析可知对于放射源路径较直的施源器,标记丝可以很好地标记放射源的驻留位置;对于妇科施源器的穹窿管,可以看到标记丝与对应辐射中心的差异,最大偏差 < 0.3 mm;环形施源器在距离顶端前半圆弧的驻留位置差异与后半圆弧驻留位置差异明显不同,后半圆弧可以从胶片上测量得到放射源辐射中心与标记丝对应驻留位置存在明显的差异,最大偏差>5 mm,说明实际放射源路径和重建路径有一定的差异(表 3)。CT标记丝校准方法较为简单,测量结果满足临床使用要求,最大偏差 < 1 mm。
|
|
表 3 胶片对3种施源器的测量结果(mm) Table 3 Results of film measurement for three applicators(mm) |
MR标记丝的物理总长度为280.5 mm,实测均值位278.5 mm,偏差2.0 mm,在不同图像中重建精度(施源器顶端到标记丝液面的距离)的测量结果如图 2和表 4所示。3根MR标记丝物理测量长度与标称长度均存在2 mm左右偏差,在平片和MRI图像中的重建精度也存在1.5~2 mm的误差。因此,在基于标记丝对施源器进行重建时,通过调整offset的参数设置,设定+0.2 cm对标记丝重建误差进行修正。

|
图 2 CT/MR妇科施源器在平片(A)和MR(B)图像中的距离测量 Figure 2 The distance measurement of Fletcher CT/MR applicator in films(A)and MR(B)images |
|
|
表 4 不同成像方式施源器磁共振标记丝精度测量(mm) Table 4 MR marker line accuracy measurements in different imaging modes(mm) |
4.施源器精度:通过胶片得到不同施源器的第一驻留位置的曝光中心,曝光中心与顶端标记点的间距测量结果如表 5所示,与施源器标称offset值对比,施源器精度要求 < 1.0 mm。
|
|
表 5 不同施源器测量结果统计(mm) Table 5 Statistics of measurement results for different applicators(mm) |
5.系统连接总长度:针对不同施源器和连接管,重复测量3次,管道内径总长度测量结果如表 6所示,刻度理论值可在相关使用说明书查到,测量误差要求小于1.0 mm。
|
|
表 6 8种施源器连接总长测量结果(mm) Table 6 Measurement results for systematic length test of eight applicators(mm) |
6.TPS相关精度测试:长度重建偏差要求不大于1.0 mm,体积重建偏差要求不大于5%。测量模体单边长度为8.5 cm,体积为614.125 cm3。实际测量单边长度为8.46 cm,偏差值为0.4 mm;体积测量值为602.670 cm3,偏差1.9%;长度和体积重建精度均满足临床需求。TPS中3种刚性配准精度均满足临床要求。施源器重建的源路径符合施源器形状,重建精度要求不大于1.0 mm/1°,施源器重建相对位置测量结果如表 7所示。TPS计算精度通过对比蒙特卡罗模拟结果和TPS计算结果得到。通过对比5例患者临床计划,发现两种计算结果γ通过率2%/2 mm均>99.9%。
|
|
表 7 不同组合施源器两种成像方式重建测量结果 Table 7 Measurement results of combined applicator reconstruction in two imaging modes |
7.ETE测试:ETE模拟了临床治疗全流程,点剂量测量偏差要求 < 5%。电离室剂量刻度参考钟型施源器手册,剂量刻度深度为10 mm,剂量设定为200 cGy,得到在源活度3.7×1011 Bq时,驻留时间为200.5 s。测试计划中电离室体积的平均剂量为341 cGy,最终静电计读值为0.96 nC,通过换算得到剂量为349.09 cGy,偏差2.32%。
讨论美国医学物理学家学会(American Association of Physicists in Medicine,AAPM)、美国近距离放射治疗学会(American Brachytherapy Society,ABS)和欧洲放射治疗与肿瘤学会(European Society for Therapeutic Radiology and Oncology, ESTRO)认为新设备的临床调试对于保证后装治疗的准确性非常重要,需要制定全面的质量保证计划。AAPM任务组46号报告(AAPM TG-46)[9]指出,放射治疗设备的质量保证主要是对功能性能特征的持续评估。应根据验收和试运行时确定的基准值制定质量保证计划。验收调试的项目和条件应该是可重复的,以便每台新设备或大型维修后的设备建立基准性能值。此外,AAPM TG-56报告[1]描述了近距离治疗设备的验收测试和调试过程。对新安装的设备进行详尽的性能测试。我国国家癌症中心也推出了相关指南[7],提出质量控制和质量保证内容及要求和检测方法。
本中心在进行硬件调试之前,对系统配置的质量控制工具进行了测量,标尺和模拟尺的精度是后续相关项目的保障。在机器端,放射源驻留位置准确性、驻留时间的线性和精度保证了治疗实施和TPS的一致性,后续质量控制检测时可以根据临床情况选取不同的方法进行验证。
刘敏等[16]通过标记铅珠对施源器第一驻留位置进行了验证。由于金属施源器存在金属伪影和塑料材质施源器存在顶端识别不清,造成1~2 mm的重建偏差,通过人为对临床使用的Offset值修正减小误差。调试的核磁标记丝与手册相比存在偏差,可以在临床使用时通过设置相应的Offset值进行误差修正。临床采用MR标记丝进行重建时,若不修正标记丝参考长度偏差值+0.2 cm,靶区和危及器官的剂量评估均存在10%左右的偏差。由于频繁的临床使用和硬件消毒,系统总长度的验证和基准值的建立是必要的,日后质量控制工作可以借此快速检查确定源路径是否通畅以及出源长度准确性。Tachibana等[17]使用凝胶剂量计设计了一个质量控制项目测量ETE的剂量分布,该项目可以检测空气比释动能强度和驻留位置偏差。本研究也采用自制模体进行ETE测试,更好地模拟临床流程,点剂量测量结果一致性偏差 < 2%,后续将进一步测量面剂量来验证二维剂量分布的一致性。
本研究对Flexitron临床调试内容和方法进行了介绍,主要关注质量控制相关物理测量方面的内容,包括新的质量控制测量工具、施源器和标记丝。通过硬件软件等多方面的测量验证了Flexitron的稳定性和临床可靠性,参考临床调试项目,后续可帮助建立相关质量控制流程的基准值。
利益冲突 无
作者贡献声明 张杰负责研究方案设计、实施及论文撰写;罗春丽、刘楠负责文献调研及实验;张文君负责实验数据收集和分析;于浪、邱杰负责指导选题设计和论文修改
| [1] |
Nath R, Anderson LL, Meli JA, et al. Code of practice for brachytherapy physics: report of the AAPM Radiation Therapy Committee Task Group No. 56. American Association of Physicists in Medicine[J]. Med Phys, 1997, 24(10): 1557-1598. DOI:10.1118/1.597966 |
| [2] |
Wilkinson DA. High dose rate (HDR) brachytherapy quality assurance: a practical guide[J]. Biomed Imaging Interv J, 2006, 2(2): e34. DOI:10.2349/biij.2.2.e34 |
| [3] |
Venselaar J, Perez-Calatayud J. European guidelines for quality assurance in radiotherapy. ESTRO Booklet No.8. A practical guide to quality control of brachytherapy equipment[M]. Brussels: ESTRO, 2004.
|
| [4] |
国家卫生和计划生育委员会. WS 262-2017后装γ源近距离治疗质量控制检测规范[S]. 国家卫生和计划生育委员会, 2017. National Health and Family Planning Commission of the People's Republic of China. WS 262-2017 Specification for testing of quality control in γ-ray sources afterloading brachytherapy[S]. National Health and Family Planning Commission of the People's Republic of China, 2017. |
| [5] |
国家食品药品监督管理总局. YY/T 1308-2016自动控制式近距离治疗后装设备[S]. 国家食品药品监督管理总局, 2016. State Food and Drug Administration. YY/T 1308-2016 Automatically-controlled brachytherapy afterloading equipment[S]. State Food and Drug Administration, 2016. |
| [6] |
国家质量监督检验检疫总局. JJG 773-2013医用γ射线后装近距离治疗辐射源检定规程[S]. 国家质量监督检验检疫总局, 2013. General Administration of Quality Supervision. JJG 773-2013 Verification regulation of after loading γ-radiation source for brachytherapy[S]. General Administration of Quality Supervision, 2013. |
| [7] |
国家癌症中心/国家肿瘤质量控制中心. 后装治疗机的质量控制和质量保证[J]. 中华放射肿瘤学杂志, 2020, 29(9): 705-711. National Cancer Center/National Tumor Quality Control Center. Quality control and quality assurance of afterloading equipment[J]. Chin J of Radiat Oncol, 2020, 29(9): 705-711. DOI:10.3760/cma.j.cn113030-20200423-00211 |
| [8] |
Butler WM, Merrick GS. Clinical practice and quality assurance challenges in modern brachytherapy sources and dosimetry[J]. Int J Radiat Oncol Biol Phys, 2008, 71(1 Suppl): S142-S146. DOI:10.1016/j.ijrobp.2007.08.084 |
| [9] |
Kutcher GJ, Coia L, Gillin M, et al. Comprehensive QA for radiation oncology: report of AAPM Radiation Therapy Committee Task Group No.40[J]. Med Phys, 1994, 21(4): 581-618. DOI:10.1118/1.597316 |
| [10] |
Fonseca GP, Voncken R, Hermans J, et al. Time-resolved QA and brachytherapy applicator commissioning: Towards the clinical implementation[J]. Brachytherapy, 2022, 21(1): 128-137. DOI:10.1016/j.brachy.2021.08.003 |
| [11] |
于浪. 宫颈癌腔内近距离治疗质控体系的建立与研究[D]. 北京: 北京协和医学院, 2018. DOI: 10.7666/d.Y3514742. Yu L. The research and implementation of cervical intracavitary brachytherapy quality assurance procedure[D]. Beijing: Peking Union Medical College, 2018. DOI: 10.7666/d.Y3514742. |
| [12] |
Rickey DW, Sasaki D, Bews J. A quality assurance tool for high-dose-rate brachytherapy[J]. Med Phys, 2010, 37(6): 2525-2532. DOI:10.1118/1.3425786 |
| [13] |
于浪, 杨波, 刘峡, 等. 后装治疗机放射源驻留位置及计时器精度的质量控制检测[J]. 中华放射肿瘤学杂志, 2018, 27(6): 598-600. Yu L, Yang B, Liu X, et al. Quality control of source positioning and timer accuracy for high - dose rate afterloading machine[J]. Chin J Radiat Oncol, 2018, 27(6): 598-600. DOI:10.3760/cma.j.issn.1004-4221.2018.06.013 |
| [14] |
刘宝喜, 全红, 邱杰, 等. 医用192Ir放射源标称活度准确性的研究[J]. 中国医学装备, 2017, 14(12): 46-48. Liu BX, Quan H, Qiu J, et al. The study of the accuracies about the noted activity values of the medical radioactive sources 192Ir[J]. Chin Med Equip, 2017, 14(12): 46-48. DOI:10.3969/j.issn.1672-8270.2017.12.013 |
| [15] |
Kumazaki Y, Hirai R, Igari M, et al. Development of an HDR-BT QA tool for source position verification[J]. J Appl Clin Med Phys, 2020, 21(12): 84-89. DOI:10.1002/acm2.13063 |
| [16] |
刘敏, 王先良, 袁珂, 等. 后装施源器Offset值验证研究[J]. 中华放射肿瘤学杂志, 2020, 29(2): 126-130. Liu M, Wang XL, Yuan K, et al. A verification study of Offset values of different applicators in afterloading brachytherapy[J]. Chin J Radiat Oncol, 2020, 29(2): 126-130. DOI:10.3760/cma.j.issn.1004-4221.2020.02.011 |
| [17] |
Tachibana H, Watanabe Y, Mizukami S, et al. End-to-end delivery quality assurance of computed tomography-based high-dose-rate brachytherapy using a gel dosimeter[J]. Brachytherapy, 2020, 19(3): 362-371. DOI:10.1016/j.brachy.2020.02.002 |
 2023, Vol. 43
2023, Vol. 43


