对于局限期肌壁侵犯的膀胱癌,美国国立综合癌症网络(NCCN)建议经尿道膀胱肿瘤最大限度切除综合术后同步放化疗三联疗法可作为根治性膀胱切除术的替代治疗[1]。对于不能耐受化疗和不耐受或不接受膀胱切除术的肌层浸润性膀胱癌(MIBC)患者,放疗是常规治疗方法。碳离子与光子束相比,具有物理和生物学优势,碳离子放射治疗肌层浸润性膀胱癌能否提高疗效,值得探讨。目前国际上其他碳离子治疗中心未开展膀胱癌治疗研究的主要原因为:碳离子束用于膀胱肿瘤治疗时,就会面临膀胱肿瘤随膀胱容量及张力变化而使放疗靶区移位。武威重离子中心独创性地采用了武威方案(Galloping Scheme)[2],解决了膀胱癌放疗过程中膀胱容量和位置变化的问题,保证了放疗的精准度。因此,本中心开展了碳离子放射治疗肌层浸润性膀胱癌的前瞻性Ⅰ/Ⅱ期临床研究。
资料与方法1. 病例资料:前瞻性选择9例肿瘤侵犯肌层的浸润性膀胱癌患者。入选标准:经膀胱镜检查+活检明确诊断的肌层浸润性膀胱癌;临床分期为T2~3,美国东部肿瘤协作组(ECOG)一般状态评分为0~1分;预计生存期≥12个月。排除标准:既往未接受过放疗;拒绝行根治性膀胱切除术;存在不适合于根治性膀胱切除的合并症;无弥漫性转移;无双侧输尿管梗阻。本研究经机构伦理委员会批准(审批号:2020-伦理审查-12),并获得所有患者的书面知情同意书。
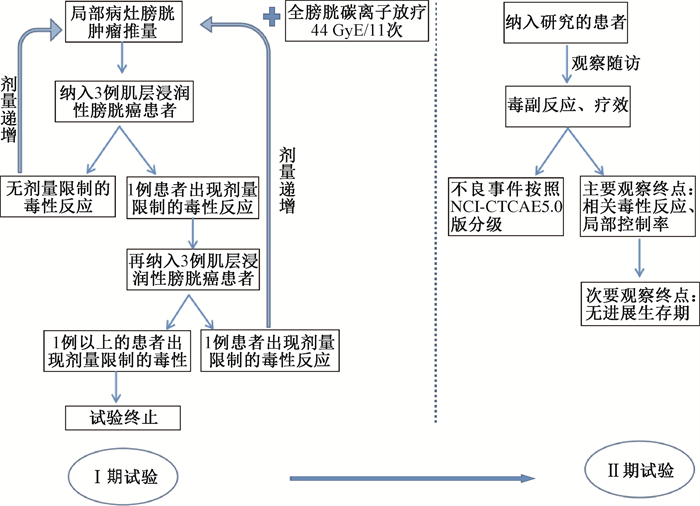
2. 碳离子放射治疗肌层浸润性膀胱癌研究设计:武威肿瘤医院重离子中心(WWHIC)进行了多项Ⅰ/Ⅱ期剂量递增研究,研究对象为不同部位的恶性肿瘤。本研究为碳离子治疗膀胱癌递增研究,流程图见图 1,首先在Ⅰ期研究中确定碳离子放疗对肌层浸润性膀胱癌的最大安全剂量。Ⅰ期试验按照“3+3”原则,6例患者中仅1例发生剂量限制毒性,则进入下一个剂量梯度;如发生2例以上,则终止本研究,认定上一剂量梯度为处方剂量。
|
图 1 碳离子放射治疗肌层浸润性膀胱癌Ⅰ/Ⅱ期临床研究流程图 Figure 1 Flowchart of phase Ⅰ/Ⅱ clinical trials of carbon ion radiotherapy in the treatment of muscle-invasive bladder cancer |
Ⅱ期临床试验中,查阅相关参考文献,膀胱癌接受单纯放疗2年的局部控制率为41%~54%[3],预期碳离子治疗2年局部控制率可达80%,观察纳入患者2年局部控制率是否优于光子放疗,以及长期疗效和晚期不良反应。本研究主要观察终点:肿瘤的治疗相关不良反应和剂量限制毒性(DLT)反应、局部控制率。次要终点为:无进展生存期。
3. 碳离子放射治疗计划:CT定位采用德国西门子超大孔径定位CT(SOMATOM Confidence CT), 患者采用仰卧位,定位前排空直肠,盆腔真空垫加热塑膜进行固定。采用“Galloping Scheme”维持稳定的膀胱容量和位置[2],在碳离子治疗期间联合膀胱容量-压力控制技术,留置导尿管,将膀胱与大气压相通的水封瓶连通,依据连通器原理,根据实际情况调节并保持膀胱实际容量。调节水封瓶压力使膀胱内容量及压力恒定,使得膀胱内体积及容量在碳离子放疗(CIRT)期间保持恒定。
CT定位扫描范围为坐骨结节到L5水平,扫描层厚为3 mm,在平扫CT上进行计划设计,瓦里安(VitalBeam加速器,Varian Medical Systems,美国)放疗计划系统Eclipse15.5勾画靶区,碳离子治疗系统配置的ciPlan碳离子放疗计划系统(TPS,版本V1.0,兰州科近泰基新技术有限公司)进行计划设计。靶区勾画参照放射肿瘤理论与实践,肿瘤靶区(GTV)定义为CT图像或正电子发射断层扫描CT可见膀胱病灶,PTV1为局部病灶推量靶区,在GTV外放0.5 cm。临床靶区(CTV)为全膀胱,内靶区(ITV)膀胱外均匀外扩0.3 cm范围。为消除摆位误差和剂量分布的不确定性,计划靶区(PTV2)的勾画为ITV外放3~6 mm。考虑治疗期间肿瘤体积变化先给予肿瘤原发病灶局部推量,序贯给予全膀胱放疗。在计划CT上勾画双侧股骨头、小肠、结肠、直肠。危及器官勾画遵循美国肿瘤放射治疗协作组织(RTOG)盆腔正常组织勾画推荐方案[4]。剂量限制参照中国离子治疗指南[5],小肠:V58 < 0.03 ml,V50 < 10 ml,V45 < 30 ml;膀胱:V65 < 25 %;股骨头:V45 < 40 %,Dmax < 50 Gy;直肠:Dmean < 50 Gy,Dmax<66 Gy,D5<60 Gy,D10<50 Gy。
本试验的目的是探索最大耐受量,确定最佳剂量,观察有效性和安全性。Ⅰ期为安全性评价,寻找最大耐受剂量(最佳剂量);Ⅱ期为安全性有效性评价。在本方案中,对PTV1的剂量固定为44 Gy/11次,每次4 Gy;PTV2为3次。患者队列包括每个剂量水平至少3名,根据研究团队每6个月的讨论,仔细观察正常组织急性放疗不良反应后进行剂量递增。膀胱肿瘤总剂量为56~68 Gy,采用PTV1和PTV2先后序贯放疗,总次数14次。按照既往碳离子治疗,其他肿瘤剂量范围临床经验51.2~72 Gy[6],达到最高剂量68 Gy后不再进行进一步提高剂量爬坡试验。Ⅰ/Ⅱ试验期间不进行其他抗肿瘤合并治疗。
4. 不良反应和疗效评估: 治疗前,对患者进行体格检查,全血细胞计数、尿常规、生化全项、盆腔MRI、18F-PETCT等检验检查。治疗期间,每周至少进行1次全血细胞计数、尿常规、生化全项、体格检查和不良反应评估。治疗结束时进行盆腔MRI检查,并在CIRT完成后,每1~3个月随访1次,随访5年。观察患者碳离子治疗期间和放疗结束后5年随访期间内急性和晚期不良反应,根据临床症状和体征、检验检查结果,参照常见不良事件评价标准5.0版(CTCAE v5.0)和EORTC(欧洲癌症治疗研究组)/RTOG晚期放射损伤分级标准进行评价;剂量限制毒性(DLT)的定义为:放射治疗开始24周内发生的CTCAE V5.0,3级及以上的生殖泌尿道、下消化道不良事件,EORTC/RTOG晚期放射损伤分级标准评价的膀胱、下消化道晚期放射反应。根据实体肿瘤疗效评价标准(RECIST) 1.1版对肿瘤疗效进行评价,近期疗效评价指标为3、6个月局部控制率和客观缓解率。远期疗效评价为治疗后无进展生存期、总生存期。
5. 统计学处理:本研究为单组目标值设计,采用SAS 9.4软件进行统计分析,对一般观察或评价指标进行必要的描述统计和95%置信区间估算外,还将采用以60%目标值,双侧检验水准为0.05的假设检验。符合正态分布的数据统计描述采用x±s表示,结果行双侧t检验或非参数检验。P<0.05为差异有统计学意义。
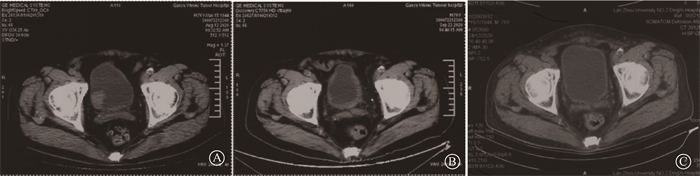
结果1. 患者资料:在2020年3月至2022年1月期间,9例患者被纳入Ⅰ期试验,患者基本临床特征见表 1,中位年龄71岁,其中Ⅱ期8例,Ⅲ期1例,中位肿瘤大小为4.5 (3.0~7.8) cm。病理类型中,除1例临床罕见的脐尿管黏液腺癌,其余均为尿路上皮癌。肿瘤部位,2例为膀胱多发结节,其中1例为膀胱三角区和膀胱后壁多发结节,1例为脐尿管及膀胱顶壁病灶。9例患者顺利完成了3个剂量梯度的碳离子治疗,中位随访时间13个月。图 2显示了1例膀胱癌患者碳离子治疗前、治疗后及治疗后90 d影像学资料疗效比较。
|
|
表 1 9例肌层浸润性膀胱癌患者基本临床特征 Table 1 Basic clinical features of nine patients with muscle-invasive bladder cancer |
|
图 2 碳离子治疗前后CT图像 A. 治疗前;B. 治疗后部分缓解; C. 治疗后90 d完全缓解 Figure 2 CT images before and after carbon ion radiotherapy A. Before treatment; B. Partial response (PR) after treatment; C. Complete response (CR) 90 days after treatment |
2. 放疗急性和晚期不良反应:所有观察到的急性和晚期不良反应列于表 2。尽管3例患者出现急性泌尿生殖系统(GU)不良反应(1~2级),1例出现下消化道症状(1级),但所有患者都完成了预定的治疗,急性反应多出现在治疗中和治疗后2周之内,表现为放射性膀胱炎、尿道炎、直肠炎。肿瘤剂量达到68 Gy出现2级急性泌尿生殖道反应。碳离子束布拉格峰前后剂量显著减低,膀胱照射区域距离体表较深,未观察到放射性皮肤反应。放疗晚期不良反应,62和68 Gy剂量组观察到3例1级放射性膀胱反应,出现在放疗结束3个月以后,表现为尿频以及镜下血尿。未观察到任何级别的下消化道反应。9例患者中未观察到剂量限制毒性(DLT)发生。
|
|
表 2 放疗急性和晚期不良反应 Table 2 Acute and late adverse reactions to radiotherapy |
3. 碳离子治疗后有效性评价:各剂量段碳离子治疗结束时血尿均消失,排尿不畅缓解,尿红细胞值显著下降,从平均19 673个/μl降至平均92个/μl。治疗后3个月1例完全缓解,7例部分缓解,局部控制率为100%,客观缓解率为8/9。治疗后6个月,4例完全缓解,4例部分缓解,局部控制率为8/9,客观缓解率为8/9。1例患者在治疗后6个月随访期内出现局部复发,采用挽救性全膀胱切除手术治疗。
讨论肌层浸润型膀胱癌首选治疗手段为膀胱根治性切除术(RC)和盆腔淋巴结清扫术(PLND)。根治性膀胱切除术围手术期并发症可达28%~64%,死亡率为2.5%~2.7%,主要死亡原因有心血管并发症、败血症、肺栓塞、肝功能衰竭和大出血。高龄膀胱癌患者的数量和比例持续增高,2015年Comploj等[7]回顾性研究了251名的高龄MIBC患者行根治性膀胱切除术,年龄在75岁以上30和90 d死亡率分别11.0%和45.8%,高龄MIBC患者行膀胱根治术并不能取得满意的生存获益,且生活质量大大降低。
有荟萃分析纳入了12项研究证实,以放射治疗为基础的保留膀胱功能综合治疗手段可以取得与手术相当的生存率,保留膀胱后5年生存率为45.5%~63.7%,与根治术后5、10年生存率、5年远处转移率无明显差异[8]。对于多数要求保留膀胱的MIBC患者,最大限度经尿道膀胱肿瘤切除术后,以顺铂为基础的化疗联合放疗可使完全缓解率达到60%~80%,5年生存率50%~60%,与根治性膀胱切除术相仿。然而,对于老年和合并有其他疾病、无法耐受手术和化疗的膀胱癌患者,单独采用根治性放疗,即使将处方剂量提高至64~70 Gy,仍有50%~60%的患者经组织病理学检查有肿瘤残留。单纯放射治疗5年生存率仅为20%~40%,5年局部控制率仅为40%,单纯放射治疗疗效差,往往需要联合化疗、手术等综合治疗来保存膀胱功能[9]。
与光子束相比,碳离子束在其辐射范围的末端产生更多的能量沉积,形成布拉格峰,同时减少对周围组织的辐射损伤。碳离子放疗造成70%的肿瘤细胞DNA分子发生2处以上的双链断裂,难以被修复,导致肿瘤细胞死亡。此外,碳离子放疗敏感性与细胞周期无关,具有较高的RBE和较低的氧增强比。这种辐射还会导致DNA分子的双链断裂,对肿瘤细胞造成致命伤害[10-11]。
由于国际上各大碳离子治疗中心所采用的RBE模型不尽相同,目前尚未形成标准治疗方案和指南。起初,本中心处方剂量和剂量分割均参考国家食品药品监督总局要求的碳离子治疗系统上市前安全性和有效性评价的临床试验中的剂量分次方案。2020年8月开展了首例膀胱癌患者治疗,处方剂量参照临床试验期间盆腔肿瘤照射剂量64 Gy,效果良好,未发生近期不良反应[2]。对于新开展病种诊疗均要进行剂量爬坡试验,目前,碳离子和光子治疗的剂量转换还有待进一步研究,初期剂量爬坡与光子剂量一致,通过安全性评价确定处方剂量。Ⅰ/Ⅱ期临床试验是碳离子治疗膀胱癌的首个剂量递增研究,光子根治量放疗的推荐剂量为60~66 Gy,大野照射40~45 Gy后,缩野至膀胱或肿瘤局部加量。Ⅰ期试验设计中全膀胱靶区PTV2剂量44 Gy,与光子放疗剂量一致;膀胱肿瘤PTV1总剂量为56~68 Gy,是基于以上光子根治剂量和RTOG 0415中关于膀胱的正常组织剂量限量[12]。
本研究观察到,总剂量68 Gy组出现2级急性生殖泌尿道反应,出现膀胱刺激症状,如尿频、尿痛,并伴有尿液中浑浊样纤维絮状物,为急性放射性膀胱炎移行上皮局灶性剥脱,持续至放疗结束后2周症状消失。1级消化道反应表现为便频、里急后重等,常无需干预。晚期放射性不良反应仅观察到慢性放射性膀胱炎表现,夜尿次数为治疗前2倍的尿频和轻度毛细血管扩张引起的镜下血尿。主要病因为:放射线致血管内皮细胞肿胀和坏死,渐发展为持续性炎症细胞浸润;结合有上皮的增生、血管变化和纤维渗出、固有层水肿、玻璃样变及膀胱黏膜毛细血管扩张性血尿。发生的3例放射性膀胱炎反应的膀胱组织受量为:Dmax62.2、68.9、68.4 Gy,V6221.3%,V6818.4%和9.8%。上海质子重离子医院学者回顾性分析了154例前列腺患者接受碳离子放疗后急性泌尿系毒性(AUT)的发生概率,V61.5>1.7%和Dmax>63 Gy时,膀胱急性不良反应G1和G2的概率为37.0%,G2的概率15.6%[13]。本研究观察到的膀胱反应和膀胱受量数据与其一致。
目前,其他粒子中心仅开展了膀胱受侵盆腔肿瘤的碳离子放疗。Miyasaka等[14]报道了采用CIRT治疗7例局部晚期(cT4)前列腺癌侵犯膀胱的患者,受侵膀胱壁接受了57.6 Gy/16次照射,中位随访78个月,仅1例出现2级急性泌尿系反应,1例出现2级晚期不良反应,表现为血尿和尿急。日本千叶国立放射研究所开展的局部晚期宫颈癌碳离子治疗Ⅰ/Ⅱ期剂量递增9702研究[15],入组患者中有13例侵及膀胱。接受了68.8~72.8 Gy放疗,其中仅有1例出现1级急性泌尿系反应,1级和2级晚期不良分别有1例和5例。这些研究结果表明CIRT对膀胱部位肿瘤是安全的。
本项临床研究中仍出现了1例在治疗后6个月随访期内出现病情进展(PD),采用挽救性全膀胱切除手术治疗。分析复发原因,肿瘤位于膀胱三角区,无肠管等剂量限制条件和治疗体位固定重复性好,剂量梯度为第二剂量段62 Gy。肿瘤放疗耐受和抵抗常常是导致某些肿瘤复发的重要原因之一。碳离子为高LET射线,不依赖肿瘤细胞周围氧环境,亚致死损伤修复少。考虑是否存在某些基因、蛋白质等表达异常,发生碳离子放疗抵抗,导致肿瘤复发。
膀胱癌放射治疗中挑战性的问题, 是如何考虑放疗过程中膀胱容量变化和肿瘤位置变化对靶区精确性的影响。采用此项技术每次治疗前膀胱体积变化保持恒定,膀胱治疗期间的体积变化的标准差小于±5%;膀胱ITV变化范围平均为0.1~0.3 cm,远小于同类报道1.4~2.0 cm[16]。碳离子峰区剂量分布与初始计划剂量分布吻合一致。盆腔内正常组织小肠、结肠、直肠正常组织耐受量变化为±5%。目前,膀胱癌治疗压力测定装置已申请国家专利(授权号:CN 215348989)。
本研究的局限性及不足是剂量递增研究中,碳离子放疗后6个月客观缓解率为88.9%,局部复发病例为62 Gy剂量段,无法评价局部肿瘤反应与剂量递增之间的相关性。将在今后的Ⅱ期试验中扩大样本量观察评价2年内局部肿瘤反应与剂量的相关性。
综上所述,碳离子放射治疗肌层浸润性膀胱癌Ⅰ/Ⅱ期临床研究的初步疗效观察,CIRT治疗膀胱癌未见剂量限制性毒性,碳离子治疗膀胱癌安全可行,近期疗效显著,症状缓解明显,患者耐受性好。相比较于RC手术,不仅可以获得相似的生存预后,而且可以减少并发症的发生率,进而提高生活质量。
利益冲突 无
作者贡献声明 张雁山负责设计研究方案;李小军负责研究实施,论文撰写和修改;张一贺参与论文修改;潘鑫、王馨、杨钰玲、柴鸿钰参与数据的收集工作;马彤负责论文审校
| [1] |
National Comprehensive Cancer Network. The NCCN bladder cancer clinical practice guidelines in oncology (version 4.2020)[EB/OL].Fort Washington: NCCN, 2020[2020-04-28]. http://www.nccn.org/professionals/physician_gls/f_guidelines.asp.
|
| [2] |
Zhang YS, Li XJ, Zhang YH, et al. Carbon ion radiotherapy for bladder cancer: a case report[J]. World J Clin Cases, 2021, 9(26): 7833-7839. DOI:10.12998/wjcc.v9.i26.7833 |
| [3] |
Coppin CM, Gospodarowicz MK, James K, et al. Improved local control of invasive bladder cancer by concurrent cisplatin and preoperative or definitive radiation. The National Cancer Institute of Canada Clinical Trials Group[J]. J Clin Oncol, 1996, 14(11): 2901-2907. DOI:10.1200/JCO.1996.14.11.2901 |
| [4] |
Gay HA, Barthold HJ, O'Meara E, et al. Pelvic normal tissue contouring guidelines for radiation therapy: a Radiation Therapy Oncology Group consensus panel atlas[J]. Int J Radiat Oncol Biol Phys, 2012, 83(3): 353-362. DOI:10.1016/j.ijrobp.2012.01.023 |
| [5] |
Zhang Q, Kong L, Liu R, et al. Chinese ion therapy guideline (Version 2020)[J]. Pre Radiat Oncol, 2021, 11(3): 1-11. DOI:10.1002/pro6.1120 |
| [6] |
Kamada T, Tsujii H, Blakely EA, et al. Carbon ion radiotherapy in Japan: an assessment of 20 years of clinical experience[J]. Lancet Oncol, 2015, 16(2): 93-100. DOI:10.1016/S1470-2045(14)70412-7 |
| [7] |
Comploj E, West J, Mian M, et al. Comparison of complications from radical cystectomy between old-old versus oldest-old patients[J]. Urol Int, 2015, 94(1): 25-30. DOI:10.1159/000358731 |
| [8] |
Zhao J, Zhou L, Pan Y, et al. A systematic review and meta-analysis of radical cystectomy in the treatment of muscular invasive bladder cancer (MIBC)[J]. Transl Androl Urol, 2021, 10(8): 3476-3485. DOI:10.21037/tau-21-564 |
| [9] |
Sauer R, Birkenhake S, Kühn R, et al. Efficacy of radiochemotherapy with platin derivatives compared to radiotherapy alone in organ-sparing treatment of bladder cancer[J]. Int J Radiat Oncol Biol Phys, 1998, 40(1): 121-127. DOI:10.1016/s0360-3016(97)00579-8 |
| [10] |
Kanai T, Endo M, Minohara S, et al. Biophysical characteristics of HIMAC clinical irradiation system for heavy-ionradiation therapy[J]. Int J Radiat Oncol Biol Phys, 1999, 44(1): 201-210. DOI:10.1016/S0360-3016(98)00544-6 |
| [11] |
Kanai T, Matsufuji N, Miyamoto T, et al. Examination of GyE system for HIMAC carbon therapy[J]. Int J Radiat Oncol Biol Phys, 2006, 64(2): 650-656. DOI:10.1016/j.ijrobp.2005.09.043 |
| [12] |
Lee WR, Dignam JJ, Amin M, et al. NRG Oncology RTOG 0415: A randomized phase Ⅲ non-inferiority study comparing two fractionation schedules in patients with low-risk prostate cancer[J]. Int J Radiat Oncol Biol Phys, 2016, 94(1): 3-4. DOI:10.1016/j.ijrobp.2015.10.049 |
| [13] |
Li Y, Li P, Hsi W, et al. Normal tissue complication probability (NTCP) models of acute urinary toxicity (AUT) following carbon ion radiotherapy (CIRT) for prostate cancer[J]. Radiother Oncol, 2021, 156: 69-79. DOI:10.1016/j.radonc.2020.12.009 |
| [14] |
Miyasaka Y, Kawamura H, Sato H, et al. Carbon ion radiotherapy for prostate cancer with bladder invasion[J]. BMC Urol, 2021, 21(1): 106. DOI:10.1186/s12894-021-00871-y |
| [15] |
Kato S, Ohno T, Tsujii H, et al. Working Group of the Gynecological Tumor. Dose escalation study of carbon ion radiotherapy for locally advanced carcinoma of the uterine cervix[J]. Int J Radiat Oncol Biol Phys, 2006, 65(2): 388-397. DOI:10.1016/j.ijrobp.2005.12.050 |
| [16] |
Kochan A, Rivest R, Galloway K, et al. Targeting the tumor: assessing the impact of bladder volume and position on accuracy of radiation delivery for patients with bladder cancerr[J]. Cureus, 2017, 9(9): 1638. DOI:10.7759/cureus.1638 |
 2022, Vol. 42
2022, Vol. 42


