2. 天津医科大学肿瘤医院 国家肿瘤临床医学研究中心 天津市肿瘤防治重点实验室 天津市恶性肿瘤临床医学研究中心 300100
2. Department of Radiation Oncology, Tianjin Medical University Cancer Institute and Hospital, National Clinical Research Center for Cancer, Key Laboratory of Cancer Prevention and Therapy, Tianjin's Clinical Research Center for Cancer, Tianjin 300100, China
前列腺癌是男性泌尿生殖系统最常见的恶性肿瘤,并且随着人口老龄化加剧,生活方式西方化,我国前列腺癌的发病率在近年来呈现持续快速增长趋势[1]。立体定向放射治疗在显著提高肿瘤区照射剂量的同时,将周围正常组织的受照剂量限制在最低[2],能够对局限性肿瘤病灶予以大分割、高剂量放射治疗。一些随机试验已经证实,放疗剂量的提升可以提高前列腺癌患者无复发生存率[3]。射波刀采用多弧非共面旋转聚焦技术,实时影像引导、机械臂高移动性及亚毫米精确度,使这项治疗具有极高适形度和陡峭的剂量梯度,能够进一步在目标靶区形成高于调强放射治疗(intensity modulated radiation therapy,IMRT)的照射剂量。本研究对26例患者的治疗疗效进行了分析,以探讨立体定向超大分割放射治疗前列腺癌的有效性及安全性。
资料与方法1.研究对象:本文回顾性分析了2010年5月至2018年5月在天津市第四中心医院接受超大分割放射治疗的26例前列腺癌患者,所有患者在接受放疗前均通过评估,卡氏(KPS)评分≥70,诊断通过活检和组织学证实或者是通过影像学检查(CT、MRI、PET/CT)及生化检验得出临床诊断;均签署书面知情同意书。年龄57~87岁,中位年龄69岁。有2例Gleason评分不详(1例系81岁高龄拒绝行穿刺活检,1例因多年前外院手术资料不全)。临床分期:依据2016年美国国家综合癌症网络(NCCN)前列腺癌治疗指南对患者进行分类,该指南根据预后及治疗策略的选择,将前列腺癌分为局限期和转移期,根据患者的临床分期、Gleason评分和前列腺特异性抗原(PSA);将局限期患者分为从极低危到极高危5个不同的危险组[4],本研究中局限期为14例(53.8%),转移期为12例(46.2%)。全部患者的临床特征分布列于表 1。
|
|
表 1 26例前列腺癌患者临床特征分布 Table 1 Clinical characteristics of 26 prostate cancer patients |
2.放疗方式:应用射波刀行前列腺局部放疗,此研究中局限期患者均为中危及以上,靶区设定:肿瘤靶区(GTV)=临床靶区(CTV),包括前列腺区+精囊+局部高危区域,以及盆腔淋巴结引流区,部分患者由于年龄较大难以耐受盆腔照射而仅行局部治疗。转移期患者放疗目的为缓解症状的姑息性放疗,CTV为前列腺+精囊腺+局部高危区域。PTV是以CTV外放0.5 cm,为保护直肠,直肠前壁处外放0.3 cm,并勾画危及器官小肠、结肠、直肠、膀胱、盆腔骨髓、股骨头等。主要危及器官限量(Vx,暴露于x Gy或更多剂量的器官体积占器官总体积的比例):直肠V18 < 50%、V29 < 20%;膀胱V18 < 40%;股骨头V14 < 5%。危及器官接受的最大点剂量:直肠和膀胱均为35 Gy;小肠为25 Gy, 且接受18 Gy的体积不能超过5 cm3。在治疗前均行金标植入,4枚金标被植入前列腺用以图像引导定位和运动跟踪,金标植入要求为任意两个间隔最少2 cm、金标距离病变不超过5 cm、3个形成的角度间隔>15°、且在45°角上没重叠。在金标植入后1周行CT定位,负压成型体模固定患者于仰卧位,扫描图像包含足够的边距,有时与MRI图像融合。放疗方案:18例(69.2%)为35.0~37.5 Gy/5次,其中1例5年前曾行IMRT 72 Gy。8例(30.8%)为前列腺25 Gy/5次+盆腔48.0~50.4 Gy/28次,超大分割治疗中位处方剂量线69.5%(65%~80%),均隔日治疗。
3.内分泌治疗(雄激素剥夺治疗,androgen deprivation therapy,ADT):患者于确诊后开始接受ADT,其中2例行去势手术(分别于术后3、5个月接受放疗),余24例采用化学去势疗法,药物选用黄体生成激素释放激素类似物(醋酸亮丙瑞林或戈舍瑞林)及雄激素受体阻断剂比卡鲁胺。截至放疗开始,内分泌治疗时间范围为0.5~60个月(中位6.5个月),平均13.9个月。1例患者于放疗后3年停止ADT(复查PSA正常),余截至随访,存活患者均仍接受内分泌治疗。
4.评价指标:主要观察指标包括放射损伤、PSA评价、局部控制及症状缓解情况。次要观察指标包括无进展生存(PFS)、总生存(OS)。放射损伤按美国放射肿瘤协作组(RTOG)早期及晚期放射损伤分级标准进行评定分级,发生在放疗期间或放疗后6个月内的不良反应定义为早期损伤,6个月后的定义为晚期损伤。本研究中出现的肠道(gastrointestinal,GI)放射损伤主要表现有直肠刺激症状、腹泻、直肠炎和便血等,泌尿生殖(genitourinary,GU)放射损伤主要表现有尿频、尿急、排尿困难、尿失禁、尿潴留和血尿等(评价时需排除原有临床症状影响)。PSA评价:生化无进展生存(bPFS)被定义为治疗开始到生化复发或患者死亡的时间,生化复发采用Phoenix标准即PSA最低点升高2 ng/ml。局部控制:根据PSA值变化、影像学表现(MRI或PET-CT)及局部症状缓解情况,评估局部疗效。
5.随访方法:于放疗结束后1、3个月,以后每3~6个月随访1次。每次随访包括体格检查、PSA、胸片或胸部CT、腹部B超、盆腔MRI(或PET-CT)、全身骨显像(非必需)。
6.统计学处理:应用SPSS 24.0软件进行分析。用Kaplan-Meier计算bPFS、PFS、OS。放疗前后不同时间点PSA值经Kolmogorov-Smirnov正态性检验为非正态分布,组间比较采用非参数Wilcoxon符号秩和检验。P < 0.05为差异有统计学意义。
结果1.放射损伤:26例中,没有发生≥3级的放射损伤(表 2)。10例(38.4%)患者自述放疗期间出现排尿不适感,治疗结束后均自行好转,表现为早期1级GU损伤。早期2级GU损伤3例(11.5%),表现排尿困难、尿频、尿急;早期2级GI损伤2例,表现为腹痛腹泻,药物干预后好转。在随访期间,有8例患者出现晚期1级GI损伤,其中3例表现为轻微腹泻,5例表现为轻微肠痉挛及肠蠕动增加。晚期2级GI损伤1例,表现为便血,后自行缓解。其中接受了再程放疗的1例患者并没有表现出>2级的放射损伤。
|
|
表 2 放疗后早晚期放射损伤分布表 Table 2 Toxicity on the RTOG scale for prostate cancer patients after SBRT |
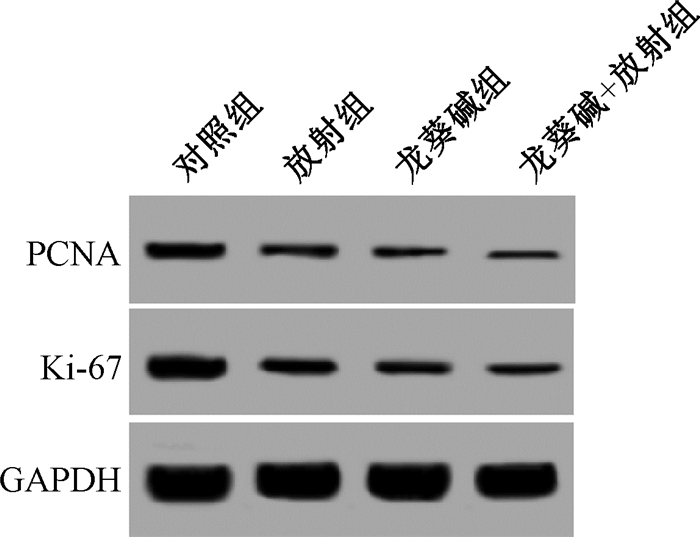
2. PSA评价:观察PSA值变化,局限期患者中有10例PSA值放疗前后均正常,4例患者PSA值放疗前高于正常,放疗后逐渐降低,分别在放疗后1、3、6、14个月复查降至正常值。转移期的12例患者中,仅有2例PSA值始终正常,余10例患者中有2例放疗后1个月降至正常值、2例放疗后3个月降至正常、1例放疗后1个月即降至正常但放疗后3个月复查时PSA值上升高于正常、5例在随访期间始终高于正常。局限期和转移期患者1年bPFS分别为85.7%和75%,2年bPFS分别为71.4%和53.6%,3年bPFS分别为71.4%和35.7%(图 1)。
|
图 1 全组、局限期和转移期患者的生化无复发生存曲线图 Figure 1 Comparison of biochemical progression-free survival curves of different groups |
通过分析所有患者放疗前及放疗后不同时间点PSA值,发现在放疗后1、3个月,PSA值较放疗前下降明显,差异有统计学意义(Z=2.892、3.238,P < 0.05,表 3);而放疗后6、12个月,差异无统计学意义(P>0.05)。对患者进行分组后发现,对于局限期患者放疗后所有随访时间点,PSA值与放疗前相比均下降明显,差异均有统计学意义( Z=2.900、2.794、2.510、2.090,P < 0.05)。而在转移期患者组,尽管放疗前后PSA值中位数明显下降,但差异均无统计学意义(P>0.05)。
|
|
表 3 前列腺癌患者放疗前与放疗后不同时间PSA(ng/ml) Table 3 PSA levels of prostate cancer patients before and after radiotherapy(ng/ml) |
3.临床疗效:局部病灶影像学表现,MRI显示局部病灶经治疗后肿瘤体积明显缩小,表现为原有局灶性低信号区消失,原不规则、不连续的被浸润包膜显示连续光整,前列腺直肠窝内的脂肪再现等征象;MRS成像分析表现为代谢萎缩,PET-CT显示原病灶代谢明显降低。症状缓解:本研究26例中,有10例患者在放疗前表现出各种临床症状,具体表现为腰痛、排尿困难、尿频、尿急、尿等待、尿不净等,随访期间排除放射损伤影响后评估症状,均表示好转。
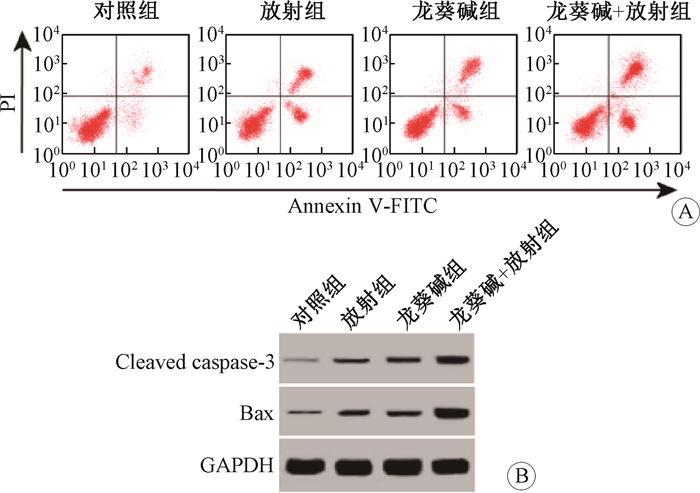
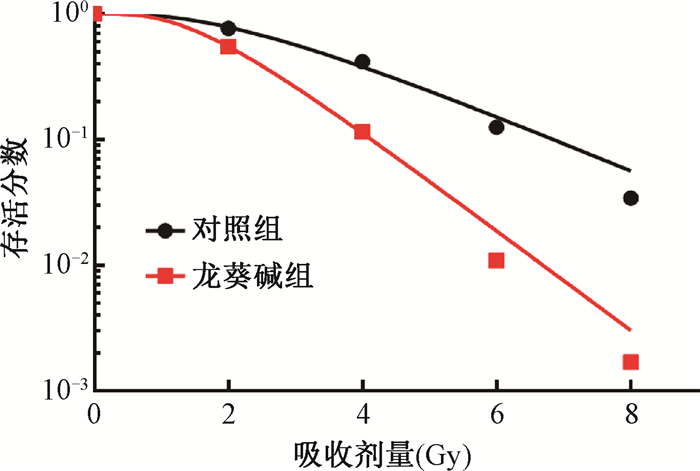
4.随访:至2018年8月末次随访结束,全组中位随访时间22.44(2.43~97.97)个月。疾病进展情况:局限期和转移期患者,1年PFS分别为100%和31%(图 2),2年PFS分别为76%和0。总生存情况:在随访期间共有7例患者死亡,中位生存时间为放疗后19.5(5.4~35.8)个月,2例为局限期患者(1例87岁患者由于其他原因死亡、1例在放疗后15个月发生疾病进展出现盆腔转移瘤,疾病进展后4月余死亡),余5例为转移期患者。局限期和转移期患者,1年OS分别为92.3%和90.9%(图 3),2年OS均为80%,3年OS分别为79.1%和48.5%,5年OS分别为79.1%和0。
|
图 2 全组、局限期和转移期患者的无进展生存曲线图 Figure 2 Comparison of progression-free survival curves of different groups |
|
图 3 全组、局限期和转移期患者的总生存曲线图 Figure 3 Comparison of overall survival curves of different groups |
讨论
前列腺癌的治疗除了部分低危局限期患者可以采取密切随诊的方法,其余患者治疗方式的选择包括根治性前列腺切除术、放疗伴或不伴内分泌治疗。2016年Hamdy等[5]的随机试验结果表明,中位10年的手术组与放疗组相比,前列腺癌的特定死亡率性差异没有统计学意义,而放疗剂量的增加可以提高无复发生存率。Fowler等[6]对中危患者(29例)的剂量反应分析表明,等效生物剂量高达90 Gy左右是降低复发率所必需的。对7个随机剂量爬坡试验的Meta分析也得出了同样的结论[7]。立体定向放疗(SBRT)通过应用影像引导和先进的治疗技术,在显著提高肿瘤区的辐射剂量的同时将周围正常组织内的辐射剂量限制在最低[2, 8],这种高度适形性质最大限度地减少了并发症。此外前列腺癌的增殖率相对缓慢,α/β值大约为1.4(95% CI=0.9~2.2),低于周围危及器官的α/β比值(直肠和膀胱通常为3)[9]。根据LQ模型,这种敏感性差异(肿瘤/正常组织)使得采用大分割方式能够进一步提高前列腺癌等效生物剂量而降低对危及器官的放射损伤,提高前列腺癌的放疗增益比[10]。此外,大分割放疗治疗次数少、更经济,有更好的成本-效益比。
依据分割方式的定义,180~200 cGy/次为常规分割(conventional fractionation,CF),240~340 cGy/次为中等强度大分割(moderate hypofractionation,M-HF),≥500 cGy/次为超大分割(ultra-hypofractionation,U-HF)。目前关于M-HF的研究比较成熟,4个非常重要的前瞻性临床试验:CHHIP、HYPRO、OCOG PROFIT、RTOG0415,结果均表明M-HF与CF疗效相当[11-14]。在放射损伤方面,M-HF确实增加了2级以上早期放射损伤,但两者之间的区别在放疗后18个月消失了,晚期放射损伤两者之间差异无统计学意义,但目前尚无5年以上的随访数据。
关于U-HF疗效分析,主要来源于Ⅱ期临床试验和Meta分析,数据显示疗效和放射损伤都可接受,但证据远不如M-HF充分。目前唯一一个前瞻性Ⅲ期临床试验是HYPO-RT-PC试验,该试验将1 200例患者随机分为42.7 Gy/7次U-HF组和78 Gy/39次CF组,入组病例为中危和高危局限期前列腺癌患者,主要研究终点为生化复发或临床进展,放疗技术采用三维适形放射治疗(3D-CRT)(80%)和容积调强放射治疗(VMAT)(20%),CTV为前列腺,外扩7 mm为PTV。2016年发表了中期结果,中位随访4.2年,U-HF组的2级早期GI损伤发生率略高(9.4% vs. 5.3%,P=0.23);早期GU损伤相似(27.6% vs.22.8%,P=0.11)[15]。2018年在美国放射肿瘤学会年会(ASTRO)以摘要形式报道了长期结果,中位随访59.7个月,U-HF组早期肠道反应尽管高于CF组,但放疗后3个月区别消失了。对于晚期放射损伤,CF组和U-HF组4年≥2级GU放射损伤发生率均为4.1%(P=0.38),GI放射损伤发生率均为1.6%(P=1.00),6年≥2级GU放射损伤发生率分别为3.5%、2.5%(P=0.75),GI放射损伤发生率2.3%、1.2%(P=0.69)。CF组和U-HF组5年内无PSA复发或临床进展的患者分别占83.8%和83.7%,HR=0.992(95%CI:0.753,1.307),两者之间疗效没有差异,该结果显示U-HF疗效和放射损伤均可接受。
本中心采用的治疗设备为射波刀,采用的U-HF方案为目前大部分射波刀中心采用的分割方式35.0~37.5 Gy/5次,周围器官(晚期效应组织)的EQD2为70.0~78.75 Gy(α/β值3),前列腺肿瘤组织的EQD2为85~96.4 Gy(α/β值1.5)。目前发表的前瞻性单臂研究SBRT应用的报告中,最大的一份是多机构报告,共有1 100例局限性前列腺癌患者在2003—2011年参加了Ⅱ期试验,其中641名(58%)低危、334名(30%)中危和125名(11%),放疗方案为射波刀35~40 Gy/4~5次,95%患者每日治疗,其余隔日治疗,部分患者辅助ADT[16]。中位随访36个月,低、中、高危前列腺癌的5年bPFS分别为95%、84%和81%,未显示与总剂量或ADT的使用相关。放疗后PSA值逐渐下降,35.0 Gy组和37.5 Gy组PSA平均值分别为0.51和0.35 ng/ml,中位数分别为0.3和0.2 ng/ml。早期放射损伤发生率仅0.2%(5例3级GU损伤);晚期3、4级GU损伤分别为30例(2%)、1例,4级GI损伤1例。本研究中局限期5年bPFS为71%,低于文献报道[15-16],应该主要是由于本研究中局限期患者以高危及极高危患者(85.7%)为主,而目前发表的文献主要研究对象为局限期中低危患者。而对于放射损伤,本研究共有26例,病例数少,没有发现≥3级的早期及晚期放射损伤,与文献报道一致[15-16]。
临床上对于转移期前列腺癌患者的治疗2015年前以ADT为主,2015年CHAARTED和STAMPEDE试验表明,激素敏感性转移期患者明显受益于ADT和多西他赛的联合治疗[17-18]。2017年,STAMPEDE和LATITUDE试验表明,ADT和阿比特龙/强的松的治疗组合有整体生存获益,开创了转移期前列腺癌治疗的新模式,并于2018年2月美国食品药品监督管理局(FDA)批准应用[19-20]。而放射治疗在转移期前列腺癌的地位为姑息性,主要目的为控制局部、缓解症状。本研究中的12例转移期患者,尽管放疗前后PSA值差异没有统计学意义(P>0.05),但仍可以观察到PSA中位数较放疗前明显下降,且各种症状在治疗后均得到了明显改善,应用射波刀行超大分割SBRT时间短、见效快、不良反应发生率低,对于转移期前列腺患者可以作为一种理想的姑息减症治疗方法。
此外,这项研究中有1例为再程放疗,该患者于2008年确诊并接受了根治性IMRT,处方剂量72 Gy,2013年局部复发接受37.5 Gy/5次射波刀治疗并辅助ADT,期间出现腹痛腹泻2级急性肠道反应,随访显示局部控制良好、无疾病进展且未出现≥3级的早期及晚期放射损伤。但由于仅有1例,无法对超大分割放疗在前列腺再程放疗中的作用做出有效评价。Janoray等[21]在2016年发表了一篇应用射波刀行前列腺癌SBRT再程放疗回顾性研究,放疗方案为36.25 Gy/5次,一年bPFS为83.3%。仅有1例2级早期GU损伤,无≥3级GI早晚期损伤。此研究认为射波刀行前列腺癌SBRT再程放疗在局部控制和生化控制方面都显示了良好的效果,但研究规模小、随访时间短,需要更长时间的随访及前瞻性研究来评估。在临床工作中应当仔细选择周围器官无基础疾病的患者,并对周围组织的照射剂量进行严格的限制,那么对前列腺癌局部复发患者行超大分割SBRT再程放疗可行并安全。
目前对于局限期高危患者及转移期患者超大分割放疗的研究极少,无法进行对照比较。但从此回顾性研究仍然可以得出,应用射波刀行超大分割SBRT治疗前列腺癌在局部控制及症状缓解方面有很好的临床效应,能明显提高患者生活质量,并且放射损伤发生率低,是一种安全、有效的治疗方式。此外,射波刀能够进一步提高肿瘤的照射剂量,是一种有效的前列腺癌的再程放疗手段。此研究的局限性在于样本量少、缺少对照、随访时间短,对晚期放射损伤的完整评估有待进一步观察随访。
利益冲突 所有研究者未因进行该研究而接受任何不正当的职务或财务利益,在此对研究的独立性和科学性予以保证作者贡献声明 高汉晶负责病例收集和随访、数据的整理分析、论文的撰写和修改;陶振、王欢欢和宋勇春协助提供病例;李丰彤、董洋和于旭耀负责设计放疗计划;王境生和陈华明负责治疗计划的实施;袁智勇负责患者治疗的总体治疗策略,指导论文写作及修改
| [1] |
韩苏军, 张思维, 陈万青, 等. 中国前列腺癌发病现状和流行趋势分析[J]. 临床肿瘤学杂志, 2013, 18(4): 330-334. Han SJ, Zhang SW, Chen WQ, et al. Analysis of the status and trends of prostate cancer incidence in China[J]. Chin Clin Oncol, 2013, 18(4): 330-334. DOI:10.3969/j.issn.1009-0460.2013.04.009 |
| [2] |
Martin A, Gaya A. Stereotactic body radiotherapy:a review[J]. Clin Oncol (R Coll Radiol), 2010, 22(3): 157-172. DOI:10.1016/j.clon.2009.12.003 |
| [3] |
Zietman AL, Bae K, Slater JD, et al. Randomized trial comparing conventional-dose with high-dose conformal radiation therapy in early-stage adenocarcinoma of the prostate:long-term results from Proton Radiation Oncology Group/American College of Radiology 95-09[J]. J Clin Oncol, 2010, 28(7): 1106-1111. DOI:10.1200/JCO.2009.25.8475 |
| [4] |
殷蔚伯, 余子豪. 肿瘤放射治疗学[M]. 5版. 北京: 中国协和医科大学出版社, 2018. Yin WB, Yu ZH. Radiation oncology[M]. 5th ed. Beijing: China Union Medical University Press, 2018. |
| [5] |
Hamdy FC, Donovan JL, Lane JA, et al. 10-Year outcomes after monitoring, surgery, or radiotherapy for localized prostate cancer[J]. N Engl J Med, 2016, 375(15): 1415-1424. DOI:10.1056/NEJMoa1606220 |
| [6] |
Fowler JF, Ritter MA, Chappell RJ, et al. What hypofractionated protocols should be tested for prostate cancer?[J]. Int J Radiat Oncol Biol Phys, 2003, 56(4): 1093-1104. DOI:10.1016/s0360-3016(02)03527-7 |
| [7] |
Viani GA, Stefano EJ, Afonso SL. Higher-than-conventional radiation doses in localized prostate cancer treatment:a meta-analysis of randomized, controlled trials[J]. Int J Radiat Oncol Biol Phys, 2009, 74(5): 1405-1418. DOI:10.1016/j.ijrobp.2008.10.091 |
| [8] |
Guckenberger M, Andratschke N, Alheit H, et al. Definition of stereotactic body radiotherapy:principles and practice for the treatment of stage Ⅰ non-small cell lung cancer[J]. Strahlenther Onkol, 2014, 190(1): 26-33. DOI:10.1007/s00066-013-0450-y |
| [9] |
Miralbell R, Roberts SA, Zubizarreta E, et al. Dose-fractionation sensitivity of prostate cancer deduced from radiotherapy outcomes of 5969 patients in seven international institutional datasets:α/β=1.4(0.9-2.2) Gy[J]. Int J Radiat Oncol Biol Phys, 2012, 82(1): e17-24. DOI:10.1016/j.ijrobp.2010.10.075 |
| [10] |
Dasu A, Toma-Dasu I. Prostate alpha/beta revisited-an analysis of clinical results from 14168 patients[J]. Acta Oncol, 2012, 51(8): 963-974. DOI:10.3109/0284186X.2012.719635 |
| [11] |
Catton CN, Lukka H, Gu CS, et al. Randomized trial of a hypofractionated radiation regimen for the treatment of localized prostate cancer[J]. J Clin Oncol, 2017, 35(17): 1884-1890. DOI:10.1200/JCO.2016.71.7397 |
| [12] |
Lee WR, Dignam JJ, Amin MB, et al. Randomized phase Ⅲ noninferiority study comparing two radiotherapy fractionation schedules in patients with low-risk prostate cancer[J]. J Clin Oncol, 2016, 34(20): 2325-2332. DOI:10.1200/JCO.2016.67.0448 |
| [13] |
Dearnaley D, Syndikus I, Mossop H, et al. Conventional versus hypofractionated high-dose intensity-modulated radiotherapy for prostate cancer:5-year outcomes of the randomised, non-inferiority, phase 3 CHHiP trial[J]. Lancet Oncol, 2016, 17(8): 1047-1060. DOI:10.1016/S1470-2045(16)30102-4 |
| [14] |
Incrocci L, Wortel RC, Alemayehu WG, et al. Hypofractionated versus conventionally fractionated radiotherapy for patients with localised prostate cancer (HYPRO):final efficacy results from a randomised, multicentre, open-label, phase 3 trial[J]. Lancet Oncol, 2016, 17(8): 1061-1069. DOI:10.1016/S1470-2045(16)30070-5 |
| [15] |
Widmark A, Gunnlaugsson A, Beckman L, et al. Extreme hypofractionation versus conventionally fractionated radiotherapy for intermediate risk prostate cancer:early toxicity results from the Scandinavian randomized phase Ⅲ trial "HYPO-RT-PC"[J]. Int J Radiat Oncol Biol Phys, 2016, 96(5): 938-939. DOI:10.1016/j.ijrobp.2016.09.049 |
| [16] |
King CR, Freeman D, Kaplan I, et al. Stereotactic body radiotherapy for localized prostate cancer:pooled analysis from a multi-institutional consortium of prospective phase Ⅱ trials[J]. Radiother Oncol, 2013, 109(2): 217-221. DOI:10.1016/j.radonc.2013.08.030 |
| [17] |
Sweeney CJ, Chen YH, Carducci M, et al. Chemohormonal therapy in metastatic hormone-sensitive prostate cancer[J]. N Engl J Med, 2015, 373(8): 737-746. DOI:10.1056/NEJMoa1503747 |
| [18] |
James ND, Sydes MR, Clarke NW, et al. Addition of docetaxel, zoledronic acid, or both to first-line long-term hormone therapy in prostate cancer (STAMPEDE):survival results from an adaptive, multiarm, multistage, platform randomised controlled trial[J]. Lancet, 2016, 387(10024): 1163-1177. DOI:10.1016/S0140-6736(15)01037-5 |
| [19] |
James ND, de Bono JS, Spears MR, et al. Abiraterone for prostate cancer not previously treated with hormone therapy[J]. N Engl J Med, 2017, 377(4): 338-351. DOI:10.1056/NEJMoa1702900 |
| [20] |
Fizazi K, Tran N, Fein L, et al. Abiraterone plus prednisone in metastatic, castration-sensitive prostate cancer[J]. N Engl J Med, 2017, 377(4): 352-360. DOI:10.1056/NEJMoa1704174 |
| [21] |
Janoray G, Reynaud-Bougnoux A, Ruffier-Loubière A, et al. Stereotactic body re-irradiation therapy for locally recurrent prostate cancer after external-beam radiation therapy:initial report[J]. Cancer Radiother, 2016, 20(4): 275-281. DOI:10.1016/j.canrad.2016.03.005 |
 2019, Vol. 39
2019, Vol. 39


