2. 北京大学第一医院放射治疗科 100034
2. Department of Radiation Oncology, Peking University First Hospital, Beijing 100034, China
目前非手术治疗食管癌的模式中,放化疗综合治疗是主要治疗方式。欧洲肿瘤放射治疗协作组(RTOG)8501[1]临床研究使同步放化疗成为美国国立综合癌症网络(NCCN)指南推荐的非手术食管癌患者的首选治疗模式。然而,8501研究中,综合治疗组中只有68%可以完成同步化疗。鉴于患者体质、年龄、靶区等临床因素,我国部分食管癌患者同样不能耐受或拒绝同步放化疗,因此,选择合适的放疗和化疗联合模式是目前研究的重点之一。针对这类患者设计了诱导化疗+调强放疗(IMRT)±巩固化疗模式,并进行了疗效及影响因素分析。
资料与方法1.入组条件:经病理或细胞学确诊的非手术食管鳞癌患者;年龄≥18岁;无法耐受(靶区较大,双肺V20≥28%)或拒绝同步放化疗;有完整临床资料;均接受IMRT且1个周期的诱导化疗;既往无癌症病史且为首次抗肿瘤治疗;无严重心、肝、肾等影响治疗完成的合并症。
2.一般临床资料:收集2010年1月到2014年8月山西省肿瘤医院收治的810例食管癌患者,符合入组条件的108例,其中男性73例,女性35例,年龄39~74岁(中位年龄63岁)。均行序贯化放疗,即诱导化疗1个周期+放疗±巩固化疗,放疗剂量均≥60 Gy, 其中82例患者至少接受了1个周期巩固化疗。108例中合并内科疾病45例,其中心脑血管疾病36例,糖尿病11例,慢性支气管炎4例,5例同时合并两种及以上内科疾病。采用2010年非手术治疗食管癌临床分期标准[2]进行分期,Ⅰ期20例,Ⅱ期45例,Ⅲ期43例(表 1)。本研究通过医院伦理委员会论证,患者均签署了知情同意书。
|
|
表 1 108例食管鳞癌患者一般临床资料及单因素分析结果 Table 1 General clinical data and univariate analysis results of 108 patients with ESCC |
3.放疗方法:所有患者均采用IMRT技术,诱导化疗前1周内或诱导化疗中进行放疗定位,化放疗间隔时间1~18 d,中位间隔时间10 d,选择性淋巴结区域照射,常规剂量分割方案(1.8~2 Gy/次,每周5次)。靶区勾画:① GTV为食管原发病灶,结合各种检查所显示的肿瘤范围而定,转移淋巴结命名为GTVnd,纵隔淋巴结GTVnd的勾画标准为短径≥1.0 cm,特殊部位如食管旁、气管食管沟淋巴结短径≥0.5 cm,或局部区域小淋巴结,但≥3个。② CTV为GTV和GTVnd前后左右外放0.8 cm, 外放后按解剖屏障调整,GTV上下方向外放3~4 cm,或在有淋巴结肿大转移的CT层面的上下各外放1.5~2 cm。③ PTV为CTV均匀外放0.5 cm,总剂量60~66 Gy。另设淋巴结转移率较高的相应淋巴结引流区域:颈段及胸上段食管癌包及锁骨上淋巴引流区、食管旁、2区、4区、5区、7区的淋巴结引流区,胸中段食管癌包及食管旁、2区、4区、5区、7区淋巴结引流区,胸下段食管癌包及食管旁、4区、5区、7区及胃左、贲门周围的淋巴引流区,总剂量50~60 Gy。要求处方剂量覆盖95%PTV体积,危及器官受量:全肺平均剂量≤16 Gy,V20≤30%,V30≤20%,V5≤60%,心脏V30≤40%,V40≤30%,脊髓最大剂量 < 45 Gy。
4.化疗方法:本组患者全部接受1个周期诱导化疗,其中只行诱导化疗未巩固化疗者26例,巩固化疗周期数列于表 2,中位巩固化疗周期数为2周期。化疗方案:99例采用TP方案(紫杉醇135~175 mg/m2,第1天静脉滴注;顺铂75 mg/m2,第1~4天静脉滴注),9例采用FP方案(替加氟800~1 000 mg/d,第1~5天静脉滴注;顺铂75 mg/m2,第1~4天静脉滴注)。
|
|
表 2 108例食管鳞癌患者“诱导化疗+IMRT±巩固化疗”多因素分析结果 Table 2 Multi-factor analysis results of 108 patients treated with induction chemotherapy combined with IMRT with or without consolidation chemotheropy |
5.疗效评价:主要观察生存率(OS)及局部控制率(LC)。近期疗效评价采用1989年万钧等[3]提出的食管癌放射治疗后近期疗效评价标准,判断时间延长到放疗后3月;不良反应根据常见不良反应事件评价标准(CTCAE 4.0)评价, 包括放射性食管炎、放射性肺损伤及血液学、胃肠道反应。
6.统计学处理:采用SPSS 24.0软件进行分析。Kaplan-Meier法计算OS、LC并Log-rank法检验和单因素预后分析,Cox回归模型多因素预后分析,计数资料比较用χ2检验。P<0.05为差异有统计学意义。
结果1.治疗完成情况及疗效:所有患者均完成放射治疗计划及1周期诱导化疗,随访截止时间为2018年8月31日,随访率97.2%,随访时间满1、3、5年者分别为108、108和64例。完全缓解率(CR)75%,部分缓解率(PR)23.1%,无缓解(NR)1.9%。全组1、3、5年OS分别为76.9%、50.9%、32.3%,中位生存时间37个月;1、3、5年LC分别为73.6%、58.5%、54.9%,巩固化疗组1、3、5年OS分别为80.5%、53.7%、36.9%(表 1,图 1)。局部复发大部分发生在诊断后2年内,其中60.8%发生在诊断后1年内,87%发生在2年内。
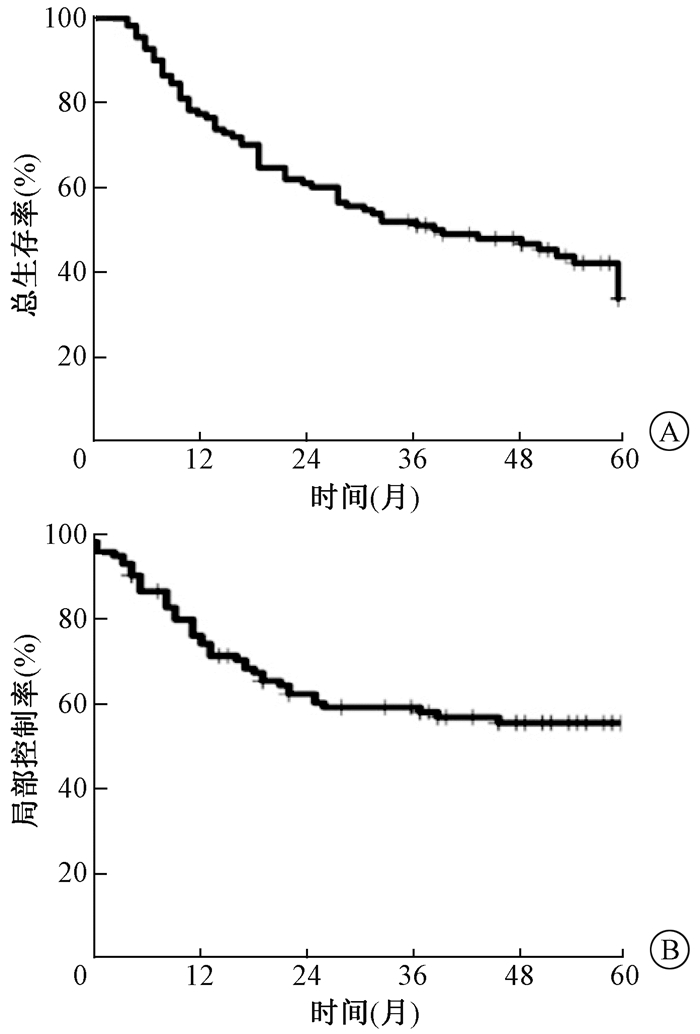
|
图 1 108例食管鳞癌患者“诱导化疗+IMRT±巩固化疗”生存曲线(A)与局部控制曲线(B) Figure 1 Survival curve (A) and local control curve (B) of 108 patients treated with induction chemotherapy combined with IMRT with or without consolidation chemotheropy |
2.影响OS及LC的单因素和多因素分析:单因素分析显示,T分期、N分期、TNM分期、近期疗效、有无巩固化疗对OS有明显影响。同样,T分期、N分期、TNM分期、近期疗效与LC均显著相关(表 1)。多因素分析显示,N分期、近期疗效和是否巩固化疗是影响OS的因素,近期疗效与LC相关(表 2,图 2)。巩固化疗周期数对OS的差异无统计学意义(P>0.05,表 3)。为排除病例选择性偏差,进一步比较有无巩固化疗两组患者间的临床资料,除性别外,其他因素均有可比性(P>0.05,表 4)。
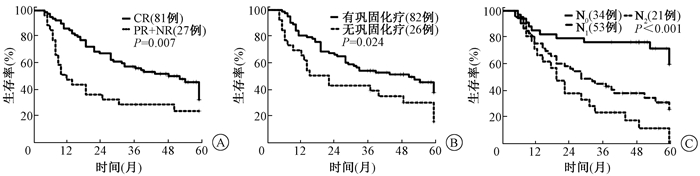
|
图 2 食管鳞癌患者近期疗效(A)、有无巩固化疗(B)、不同N分期(C)的生存曲线比较 Figure 2 Survival curve comparison of short-term efficacy (A), consolidation chemotherapy (B) and differentNstages (C) |
|
|
表 3 108例食管鳞癌患者巩固化疗周期对预后的影响 Table 3 The influence of consolidation chemotherapy cycle on prognosis of 108 patients |
|
|
表 4 108例食管鳞癌患者是否行巩固化疗病例一般资料比较 Table 4 Comparison of general data of 108 patients with or without consolidation chemotherapy |
3.不良反应:全组未见由于不良反应或一般情况恶化被迫中断放疗者,无4~5级急慢性不良反应。有2例放疗后局部狭窄明显,其中1例行内镜下食管支架植入,1例进行了反复多次的内镜下扩张(表 5)。
|
|
表 5 108例食管鳞癌患者“诱导化疗+IMRT±巩固化疗”的不良反应(例) Table 5 Adverse reactions of 108 patients treated with induction chemotherapy combined with IMRT with orwithout consolidation chemotheropy |
讨论
本组病例包含了非手术分期Ⅰ~Ⅲ期患者,取得了很好的疗效,3年生存50.9%,5年生存32.3%,分析有以下几方面原因:首先,所有患者均行IMRT。研究证明,IMRT有效提高了靶组织的剂量,不论OS、LC还是不良反应方面均明显优于二维放疗及三维适形放疗[4-5]。其次,全部患者均行1个周期的双药诱导化疗,并且全组75.9%的患者进行最少1个周期的巩固化疗。Wong和Malthaner[6]收集了13个随机临床试验,发现放化疗联合与单纯放疗治疗食管癌相比,虽然增加了不良反应,但生存明显获益。
对食管癌放化疗后巩固化疗报道较少,Kim等[7]的研究报道放化疗后的巩固化疗没有影响OS,中位OS 25.5和12.3个月(P=0.114),然而,将接受巩固化疗的食管鳞癌患者根据以下因素分为两组:①吸烟>20包/年。②吞咽困难评分> 2分。③无进展生存(PFS)≤5个月。④无病生存(DFS)≤10个月,无或仅有1个因素的患者为低风险组,有2个或以上因素的患者为高风险组。低分险和高风险组的中位OS分别为30.4和14.0个月(P=0.001)。与未接受巩固化疗的患者相比,低风险组有更好的生存获益,中位生存30.4和12.0个月(P=0.002),而高风险组患者并没有从巩固化疗中获益,两组中位生存14.0和12.0个月(P=0.828),认为在低风险组患者中,放化疗后的巩固化疗可能有效。罗辉等[8]认为巩固化疗通过不间断的细胞毒作用,对潜在的放射范围以外的亚临床灶有控制意义,抑制肿瘤细胞增殖,从而延缓肿瘤复发转移。
本研究中有无巩固化疗两组患者生存差异较大,中位OS分别为51和15个月(P=0.024),但进一步比较有无巩固化疗两组患者间的临床资料,除性别外,其他因素均有可比性。考虑在临床工作中,只有放疗后不良反应能耐受、一般状况好(PS评分≤ 2),吞咽困难改善明显的患者,才进行巩固化疗,但由于此为回顾性研究,这些因素记录不完整,未能纳入统计分析,且本研究未接受巩固化疗的患者例数较少,仅26例,对结果也造成一定影响,有必要进行进一步研究。
RTOG 8501研究中,同期放化疗组中有64%的患者出现3级以上不良反应,10%出现4级以上不良反应[1]。本组采用“诱导化疗1周期+IMRT±巩固化疗”模式,所有患者均完成1周期诱导化疗和放疗计划,75.9%的患者至少完成1周期巩固化疗。3级不良反应发生率25%,药物干预后均不影响治疗,未见4级及以上不良反应发生。该模式避免同期放化疗的不良反应相加,不良反应低,放疗完成率高,患者耐受性好,且疗效不下降,对于无法耐受或拒绝同步放化疗的患者,显示了其优势。
本研究治疗模式为“诱导化疗1周期+IMRT±巩固化疗”,诱导化疗的周期数较少,但化放疗间隔时间最长18 d,中位间隔时间10 d,在第2个化疗周期前放疗已经开始。91.7%患者使用TP方案化疗,而紫杉醇可使细胞中止于对放疗敏感的G2和M期,具有显著的放射增敏作用,化放疗序贯进行增加细胞的杀灭,一定程度避免后续复发转移后治疗耐药问题。
张安度等[9]及李雪等[10]的研究均提示食管癌放疗处方剂量60 Gy组与大于或小于60 Gy组相比,生存情况最优,为最适宜的放疗剂量。本研究患者放疗剂量均≥60 Gy,放疗剂量≤62 Gy及>62 Gy对OS及LC均无明显影响,可见放疗剂量可适当降低,减轻放疗不良反应但不影响疗效。
综上所述,食管鳞癌“诱导化疗1个周期+IMRT±巩固化疗”能获得较好疗效,且不良反应能耐受,可作为无法耐受或拒绝同步放化疗食管鳞癌患者的一种治疗选择。加入巩固化疗可能有助于延长一些患者生存期,有必要进行进一步研究。
利益冲突 无
作者贡献声明 杜文静负责病例收集、随访及数据统计分析、论文撰写;顾晓斌、李杰负责数据审核和论文修改;高献书负责研究方案的设计、论文撰写指导;武雪勤负责随访及病例收集及数据统计分析
| [1] |
Cooper JS, Guo MD, Herskovic A, et al. Chemoradiotherapy of locally advanced esophageal cancer:long-term follow-up of a prospective randomized trial (RTOG 8501).Radiation Therapy Oncology Group[J]. JAMA, 1999, 281(17): 1623-1627. DOI:10.1001/jama.281.17.1623 |
| [2] |
中国非手术治疗食管癌临床分期专家小组. 非手术治疗食管癌的临床分期标准(草案)[J]. 中华放射肿瘤学杂志, 2010, 19(3): 179-180. Expert Group on Clinical Staging of Non Operative Treatment of Esophageal Cancer in China. Clinical staging criteria for non operative treatment of esophageal cancer[J]. Chin J Radiat Oncol, 2010, 19(3): 179-180. DOI:10.3760/cma.j.issn.1004-4221.2010.03.001 |
| [3] |
万钧, 肖爱勤, 高淑珍, 等. 食管癌放疗后近期疗效评价标准——附1000例分析[J]. 中华放射肿瘤学杂志, 1989, 3(4): 3-5. Wan J, Xiao AQ, Gao SZ, et al. Criteria of evaluation of immediate response of radiation therapy for esophageal carcinoma-Report on 1000 patients[J]. Chin J Radiat Oncol, 1989, 3(4): 3-5. |
| [4] |
Lin SH, Wang L, Myles B, et al. Propensity score-based comparison of long-term outcomes with 3-dimensional conformal radiotherapy vs. intensity-modulated radiotherapy for esophageal cancer[J]. Int J Radiat Oncol Biol Phys, 2012, 84(5): 1078-1085. DOI:10.1016/j.ijrobp.2012.02.015 |
| [5] |
Freilich J, Hoffe SE, Almhanna K, et al. Comparative outcomes for three-dimensional conformal versus intensity-modulated radiation therapy for esophageal cancer[J]. Dis Esophagus, 2015, 28(4): 352-357. DOI:10.1111/dote.12203 |
| [6] |
Wong R, Malthaner R. Combined chemotherapy and radiotherapy (without surgery) compared with radiotherapy alone in localized carcinoma of the esophagus[J]. Cochrane Database Syst Rev, 2006(1): 1-55. DOI:10.1002/14651858.CD002092.pub2 |
| [7] |
Kim DE, Kim UJ, Choi WY, et al. Clinical prognostic factors for locally advanced esophageal squamous carcinoma treated after definitive chemoradiotherapy[J]. Cancer Res Treat, 2013, 45(4): 276-284. DOI:10.4143/crt.2013.45.4.276 |
| [8] |
罗辉, 乔丽丽, 梁宁, 等. 同步放化疗联合多西他赛和顺铂巩固化疗在老年食管癌中的疗效分析[J]. 中南大学学报(医学版), 2016, 41(10): 1024-1030. Luo H, Qiao LL, Liang N, et al. Concurrent chemoradiotherapy followed by docetaxel and cisplatin consolidation chemotherapy in elderly patients with esophageal carcinoma[J]. Cent South Univ (Med Sci), 2016, 41(10): 1024-1030. DOI:10.11817/j.issn.1672-7347.2016.10.003 |
| [9] |
张安度, 韩晶, 韩春, 等. 食管鳞癌三维适形放疗剂量与疗效分析[J]. 中华肿瘤防治杂志, 2017, 24(10): 703-707. Zhang AD, Han J, Han C, et al. 3D-CRT dose and OS of esophageal squamous cell carcinoma[J]. Chin J Cancer Prev Treat, 2017, 24(10): 703-707. DOI:10.16073/j.cnki.cjcpt.2017.10.010 |
| [10] |
李雪, 章文成, 赵路军, 等. ≥ 70岁食管癌根治性3DRT±化疗预后分析[J]. 中华放射肿瘤学杂志, 2015, 24(2): 111-115. Li X, Zhang WC, Zhao LJ, et al. Prognostic analysis of radical 3DRT±chemotherapy in patients with esophageal cancer aged 70 years or older[J]. Chin J Radiat Oncol, 2015, 24(2): 111-115. DOI:10.3760/cma.j.issn.1004-4221.2015.02.003 |
 2019, Vol. 39
2019, Vol. 39


