2. 550001 贵阳, 贵州医科大学附属医院肿瘤科;
3. 550004 贵阳, 贵州医科大学附属肿瘤医院贵州省肿瘤医院头颈肿瘤科
2. Department of Oncology, Affiliated Hospital of Guizhou Medical University, Guiyang 550001, China;
3. Department of Head and Neck Oncology, Affiliated Hospital of Guizhou Medical University, Guizhou Cancer Hospital, Guiyang 550004, China
鼻咽癌在我国发病率较高,治疗主要以放疗为主,随着放疗技术的发展与进步,早期鼻咽癌患者可以得到很好的疗效[1]。由于早期鼻咽癌发病症状不明显,大部分患者明确诊断时已属于局部晚期[2]。与仅行同步放化疗方案相比,加入TPF方案诱导化疗能使肿瘤患者3年总生存率、无瘤生存率、无远处转移生存率得到明显提高[3]。然而同步放化疗在提高肿瘤控制率的同时,不良反应也明显升高。时辰化疗不仅能降低放化疗中产生的不良反应,提高生存质量,还能改善免疫功能[4-6]。有研究表明顺铂的最佳给药时间是10:00—22:00,给药高峰为16:00[7]。亦有大量研究表明,同步放化疗治疗局部晚期鼻咽癌,时辰化疗比常规化疗更能达到高效低毒的作用[5, 8-9]。然而时辰化疗正弦给药组同匀速给药组的对照研究,国内外报告却很少见。本研究拟在局部晚期鼻咽癌患者的同步放化疗中,探讨哪种速度给药方式更具有优越性。
资料与方法1.临床资料:本研究为回顾性分析,收集2013年12月至2017年3月在本院收治的70例初治无远处转移的局部晚期鼻咽癌患者。根据其同步放化疗给药速度的不同,分为正弦组和匀速组,每组35例,临床特征分布见表 1。入组标准:局部晚期鼻咽癌患者(根据2010 UICC分期标准,Ⅲ~ⅣB期);均有可测量的肿瘤病灶;卡氏评分≥70;年龄18~70岁,性别不限;骨髓造血功能正常:白细胞≥4.0×109/L,血小板≥100×109/L,血红蛋白≥90 g/L;肝功能及肾功能正常。所有患者均未合并免疫功能相关性疾病。
|
|
表 1 70例局部晚期鼻咽癌患者临床特征(例) Table 1 Clinical features of 70 patients with locally advanced nasopharyngeal carcinoma |
2.治疗方法:所有患者在同步放化疗前均接受了2周期TPF方案诱导化疗。具体方案如下,多西他赛(T) 75 mg/m2,静脉滴注,第1天;顺铂(P)75 mg/m2,静脉滴注,第1天;5-氟尿嘧啶(F)750 mg·m-2·d-1,持续静脉泵入,第1~5天(120 h),21 d/周期,共行2周期;同步化疗正弦组:顺铂100 mg/m2,第1天,以正弦曲线形式给药,10:00—22:00,高峰时间为16:00。匀速组:顺铂100 mg/m2匀速给药,10:00—22:00持续静脉泵入,第1天。给药周期均为21 d/周期,均完成2~3个周期。两组患者同步化疗给药方式如图 1所示。所有患者接受了根治性放疗。GTVnx为鼻咽原发病灶,GTVnd为颈部转移淋巴结(包括咽后淋巴结),CTV1为高危临床靶区,CTV2为低危临床靶区,PTV为各靶区体积外放3 mm作为计划靶区。PTVnx、PTVnd、PTV1、PTV2分别为GTVnx、GTVnd、CTV1、CTV2各方向外扩3 mm。靶区的剂量为:GTVnx 69.96~73.92 Gy/33次,PTVnx 69.96 Gy/33次,PTVnd 69.96 Gy/33次,PTV1 60.06 Gy/33次,PTV2 50.96 Gy/28次,1次/d,5次/周。危及器官主要勾画脑干、脊髓、视神经、眼球、眼晶状体等。
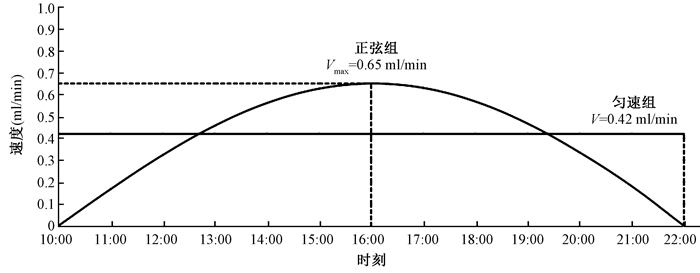
|
图 1 鼻咽癌患者同步化疗的两种不同给药方式 Figure 1 Two different modes of concurrent chemotherapy in nasopharyngeal carcinoma |
3.不良反应、疗效评价:所有患者放化疗期间不良反应评价标准均根据国际常见不良反应标准第3版(CTCAE v3.0)评价分级,分为1、2、3、4、5级。两组患者在完成2周期诱导化疗及同步放化疗后进行即刻疗效评价,疗效评价标准参照2000年实体肿瘤治疗疗效评价标准(RECIST)进行评价,分为完全缓解(CR)、部分缓解(PR)、稳定(SD)和进展(PD),总有效率(ORR)为CR+PR。统计总生存期(OS)、无进展生存期(PFS)、无远处转移生存生存期(DMFS)。
4.统计学处理:采用SPSS 16.0软件进行分析,计数资料比较采用χ2检验,计量资料比较采用秩和检验,Kaplan-Meier法进行生存分析。P<0.05为差异有统计学意义。
结果1.疗效评价:两组患者均完成了2周期诱导化疗及同步放化疗,同步放化疗结束后对两组患者进行疗效评价,正弦给药组的CR、PR、SD、PD及ORR分别为11.4%(4/35)、85.7%(30/35)、2.9%(1/35)、0(0/35)及97.1%(34/35);匀速给药组分别为22.9%(8/35)、74.2%(26/35)、2.9%(1/35)、0(0/35)及97.1%(34/35)。两组患者疗效评价差异均无统计学意义(P>0.05, 表 2)。
|
|
表 2 两组患者治疗前后淋巴细胞亚群的变化(%,x±s) Table 2 The research progress in the application of chrono-chemotherapy in chemotherapy of malignant tumors(%, x±s) |
2.不良反应:正弦组的主要不良反应发生率由高到低依次是白细胞降低100%(35/35)、恶心97.1%(34/35)、口腔黏膜反应91.4%(32/35)及血红蛋白降低91.4%(32/35)等,匀速组主要不良反应发生率由高到低依次是血红蛋白降低97.1%(34/35)、白细胞降低94.3%(33/35)、恶心88.6%(31/35)及口腔黏膜反应85.7%(80/85)等,两组数据差异均无统计学意义(P>0.05),两组患者不可耐受的3~4级不良反应主要为白细胞降低及中性粒细胞减少,其中正弦组中性粒细胞减少发生率要低于匀速组,但两组比较差异无统计学意义(37.1% vs. 51.4%,P>0.05)。其余不良反应如血小板降低、胆红素升高、肌酐升高、腹泻、便秘、皮炎等不良反应发生率较低,且两组之间不良反应差异均无统计学意义(P>0.05)。
3.生存分析:结果见图 2。随访自确诊之日起至随访截止(2017年8月),70例患者的随访时间为48个月,中位随访时间为31.5个月。8例患者死亡,正弦组6例,匀速组2例,6例患者均死于肿瘤远处转移,2例患者死亡原因不明。9例患者发生远处器官转移,正弦组6例,匀速组3例;正弦组和匀速组2年OS分别为82.9%、94.3%,两组患者比较差异无统计学意义(P>0.05);2年PFS分别为77.1%、91.4%,两组差异无统计学意义(P>0.05);2年DMFS分别为82.9%、91.4%,两组差异无统计学意义(P>0.05)。随访时间内,所有患者均未出现鼻咽部局部肿瘤复发。
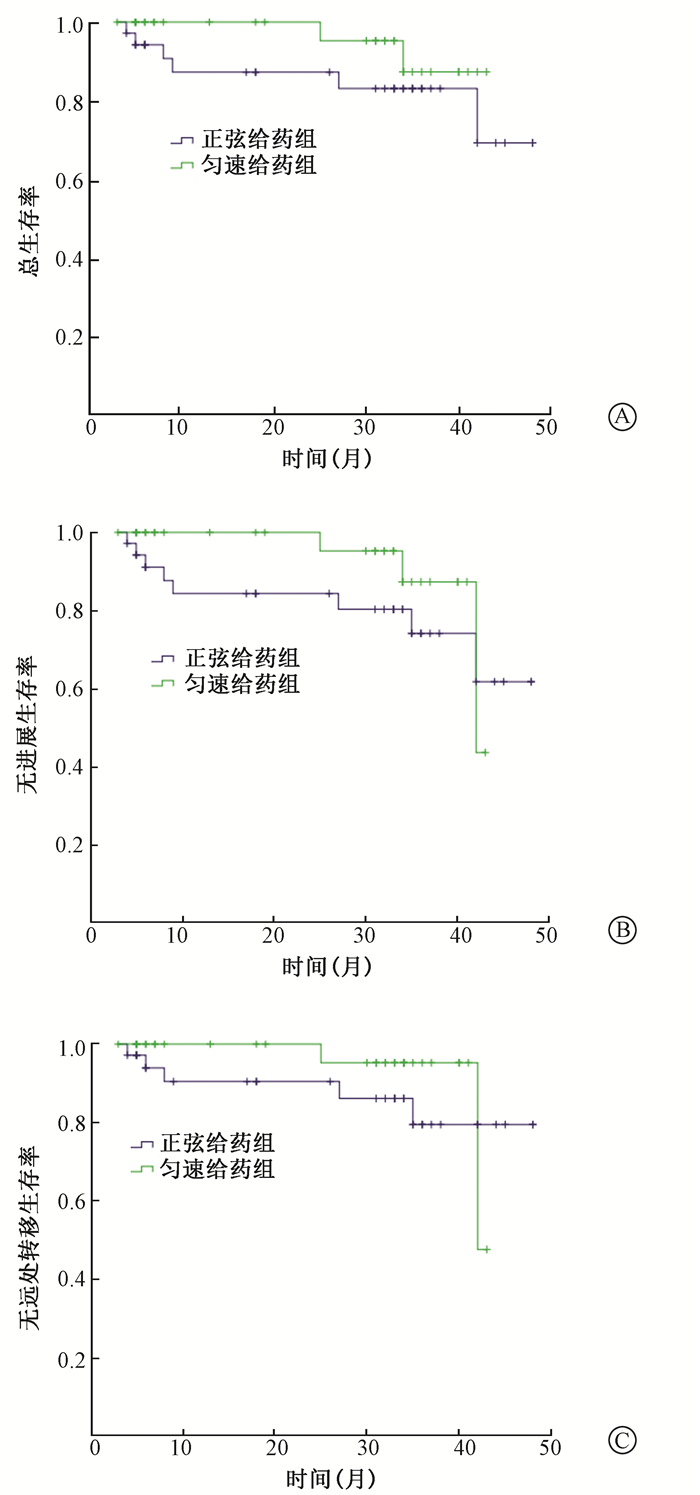
|
图 2 两组患者2年OS(A)、PFS(B)和DMFS(C)曲线比较 Figure 2 The comparison of two-year OS (A), PFS (B), and DMFS (C) curves between the two groups |
4.免疫学指标:结果见表 2。70例患者中,有60例患者在治疗前,以及完成2周期诱导化疗及同步放化疗后进行了免疫学检查,其中正弦组有4例、匀速组有6例患者因治疗结束后未复查免疫学而未进行免疫评价,故正弦组可行免疫结果分析的有31例,匀速组有29例。两组患者治疗前CD3+、CD4+、CD8+、CD16+CD56+、CD19+、CD4+/CD8+值差异均无统计学意义(P>0.05),治疗结束后,正弦组CD3+值较匀速组高,差异有统计学意义(Z=3.254,P<0.05)。其余免疫学结果CD4+、CD8+、CD19+、CD4+/CD8+正弦组较匀速组高,但差异无统计学意义(P>0.05)。正弦组治疗后CD16+CD56+值较匀速组低,但差异无统计学意义(P>0.05)。
讨论鼻咽癌在我国南方地区较为常见,发病早期患者症状并不明显,因此大部分患者就诊时已处于局部晚期。同步放化疗作为局部晚期鼻咽癌的标准治疗模式,在使患者获益的同时,也产生了较大的不良反应,常使治疗延期,影响疗效。有研究表明,顺铂所致的不良反应不仅与还原性谷胱甘肽(GSH)分泌的昼夜节律有关,还与血浆中游离铂的浓度有关[5]。GSH具有保护细胞免于氧化损伤,并参与细胞内的解毒作用,因此它能逆转顺铂化疗药物的细胞不良反应[10]。GSH分泌高峰期为16:00。同时顺铂的不良反应取决于血浆中游离铂的浓度,游离铂的浓度越低,不良反应越小,而血浆蛋白结合率最高为16:00,此时血中游离型铂最少,不良反应最轻,因此16:00给予顺铂的不良反应最低[10-11]。顺铂的时辰化疗给药的最佳时间为10:00—22:00。时辰化疗根据人体生物节律的变化选择合适用药时机,在提高药物疗效的同时减少药物的不良反应[12]。国内已有大量的研究表明时辰化疗比常规化疗更能达到高效低毒的作用[5, 8\|9]。时辰化疗在选定最佳用药时间后,根据其给药速度的不同,可在最佳给药时间内以正弦曲线形式给药或者以匀速形式给药。本研究的目的主要是分析同步放化疗中,顺铂在最佳给药时间内,不同速度给药方式在疗效评价、不良反应分析及免疫功能上是否有差异,观察哪种给药方式更具有优势。
两组患者在完成2周期TPF方案诱导化疗及2~3周期同步顺铂化疗后评价即刻疗效,正弦组CR为11.4%(4/35),匀速组CR为22.8%(8/25),两组患者总有效率均为97.1%,差异均无统计学意义。两组患者2年OS、PFS、DMFS比较差异均无统计学意义。结果初步表明,与化疗匀速给药方式相比,正弦方式给药未能提高患者2年OS、PFS、DMFS。但还需进一步研究加以证明。Lin等[13]采用PF诱导化疗加放疗治疗局部晚期鼻咽癌,诱导化疗采用时辰化疗给药,根据给药速度的不同分为正弦组与匀速组,两组患者给药时间均为DDP给药时间10:00—22:00;5-FU给药时间22:00—10:00。其中正弦组均以正弦曲线形式给药,DDP给药高峰为16:00,5-FU给药高峰为04:00。匀速组以匀速形式给药。正弦组在放疗期间口腔黏膜反应明显低于匀速组,差异有统计学意义,其余不良反应差异无统计学意义。而本研究根据同步顺铂时辰给药速度的不同亦分为正弦组与匀速组,而正弦组口腔黏膜反应与匀速组相比,差异无统计学意义,该项结果与Lin等[13]的研究结果不同,考虑可能与化疗给药阶段不同而引起。因此,与时辰化疗匀速给药方式相比,以正弦曲线形式给药未见能提高疗效及降低放化疗相关不良反应的优势。
机体的免疫功能状况能够影响肿瘤的发生、发展及预后。而恶性肿瘤能使患者的细胞免疫功能发生紊乱,主要表现为CD3+T细胞、CD3+CD4+T细胞及CD4+/CD8+比值均明显降低,CD3+CD8+T细胞明显升高[14]。目前,反映细胞免疫功能较好的指标参数是外周血T淋巴细胞亚群的测定,CD3+或CD4+或CD4+/CD8+均为反映机体免疫状态的重要参数,参数下降,说明患者机体处于免疫抑制状态,抗肿瘤能力下降,其中CD4+/CD8+的检测更具有实用价值。高运红等[15]的研究提出放疗可导致恶性肿瘤患者免疫功能降低。Schroeder等[16]用顺铂和5-氟尿嘧啶对头颈部肿瘤患者化疗,化疗期间出现T细胞、B细胞、NK细胞降低,提示化疗使免疫功能受到抑制。李卓玲等[5]运用同步顺铂时辰化疗加放疗及同步顺铂常规化疗加放疗来治疗局部晚期鼻咽癌。同步放化疗结束后CD4+/CD8+的均值时辰化疗组比常规化疗组高,且差异有统计学意义。表明同步时辰化疗加放疗比常规化疗加放疗更好地改善患者免疫功能。欧阳金陵[6]的研究提出,时辰化疗与常规化疗相比,能更强地杀灭肿瘤细胞,从而能更大程度地解除肿瘤对机体的免疫抑制;此外,时辰化疗对淋巴系统非选择性杀伤作用较常规化疗明显降低。因此两者共同作用使患者时辰化疗后免疫功能破坏减轻。本研究所有患者均无合并免疫相关性疾病。因两组患者治疗前CD3+、CD4+、CD8+、CD16+CD56+、CD19+、CD4+/CD8+值差异均无统计学意义,故治疗后两组患者免疫结果具有可比性。治疗结束后正弦组CD3+值较匀速组高,且差异有统计学意义,说明与匀速给药相比,正弦给药能更好地改善患者T细胞免疫功能。而CD4+、CD8+、CD19+、CD4+/CD8+正弦组较匀速组有增高的趋势,但差异无统计学意义,考虑本研究病例数较少,需要进一步扩大病例数做随机对照研究加以证明。
综上所述,本研究采用诱导化疗序贯同步时辰化疗联合调强放疗治疗局部晚期鼻咽癌的结果初步表明,时辰化疗以正弦曲线给药未能提高患者疗效及生存,也未降低放化疗相关不良反应,但可能改善患者的T细胞免疫功能。但本研究为回顾性研究,样本数较少,还需要进一步扩大病例数以及随机对照研究才能得出客观的结论加以证明。
利益冲突 本研究还接受贵州省教育厅创新群体重大研究项目(黔教合KY字[2017]038)和贵州省科技厅社会发展攻关项目(黔科合SY字[2015]3049)资助。所有作者在进行该研究时,未因执行此研究而获得职务、金钱及其他不正当的财务利益作者贡献声明 万山负责数据采集、数据处理并起草论文;金风负责治疗方案的制定及论文指导;吴伟莉、甘家应负责放疗计划审核;李媛媛、龙金华负责放化疗计划的设计;陈国焱负责时辰化疗工作的实施;周建奖负责统计方法指导;何志旭、余芳负责免疫学指导
| [1] |
赵喆, 何小慧. 鼻咽癌的内科化疗进展[J]. 癌症进展, 2017, 15(3): 238-242. Zhao J, He XH. Progress of internal medicine chemotherapy for nasopharyngeal carcinoma[J]. Oncol Prog, 2017, 15(3): 238-242. DOI:10.11877/j.issn.1672-1535.2017.15.03.06 |
| [2] |
殷蔚伯, 余子豪, 徐国镇, 等. 肿瘤放射治疗学[M]. 北京: 中国协和医科大学出版社, 2008, 444-452. Yin WB, Yu ZH, Xu GZ, et al. Radiation oncology[M]. Beijing: China Union Medical University Press, 2008, 444-452. |
| [3] |
Sun Y, Li WF, Chen NY, et al. Induction chemotherapy plus concurrent chemoradiotherapy versus concurrent chemoradiotherapy alone in loco regionally advanced nasopharyngeal carcinoma:a phase 3, multicentre, randomised controlled trial[J]. Lancet Oncol, 2016, 17(11): 1509-1520. DOI:10.1016/S1470-2045(16)30410-7 |
| [4] |
谢国丰, 黄赖机, 叶家才, 等. 时辰化疗对鼻咽癌同步放化疗患者生活质量的影响[J]. 广东医学, 2014, 35(3): 393-395. Xie GF, Huang LJ, Ye JC, et al. Effect of chrono-chemotherapy on quality of life of patients with nasopharyngeal cancer treated with chemoradiotherapy[J]. Guangdong Med J, 2014, 35(3): 393-395. |
| [5] |
李卓玲, 金风, 吴伟莉, 等. 诱导加同步时辰化疗联合调强放射治疗鼻咽癌的前瞻性随机对照研究[J]. 中华放射医学与防护杂志, 2015, 35(7): 505-509. Li ZL, Jin F, Wu WL, et al. A prospective and randomized study of induction and concurrent chrono-chemotherapy combined with intensity modulated radiotherapy in nasopharyngeal carcinoma[J]. Chin J Radiol Med Prot, 2015, 35(7): 505-509. DOI:10.3760/cma.j.issn.0254-5098.2015.07.006 |
| [6] |
欧阳金陵. 时辰化疗对鼻咽癌患者免疫功能的影响[J]. 贵阳医学院学报, 2007, 32(4): 375-377. Ouyang JL. Effect of Chrono-chemotherapy on immune function of patients with nasopharyngeal carcinoma[J]. J Guiyang Med Coll, 2007, 32(4): 375-377. DOI:10.3969/j.issn.1000-2707.2007.04.013 |
| [7] |
贾英杰, 李小江, 杨佩颖, 等. 择时给药在恶性肿瘤化疗中应用的研究进展[J]. 天津中医药大学学报, 2010, 29(3): 161-163. Jia YJ, Li XJ, Yang PY, et al. The research progress in the application of chrono-chemotherapy in chemotherapy of malignant tumors[J]. Tianjin Univ Trad Chin Med, 2010, 29(3): 161-163. DOI:10.11656/j.issn.1673-9043.2010.03.19 |
| [8] |
李彩花, 谭洪文, 罗春英, 等. 时辰化疗联合放疗在局部晚期鼻咽癌患者中的疗效观察[J]. 中华肿瘤防治杂志, 2016, 23(S2): 71-72. Li CH, Tan HW, Luo CY, et al. Rapeautic effect of chrono-chemotherapy concurrent with radiotherapy for patients with advanced nasopharyngeal carcinoma[J]. Chin J Cancer Prev Treat, 2016, 23(S2): 71-72. DOI:10.16073/j.cnki.cjcpt.2016.s2.034 |
| [9] |
薛英波, 欧阳金陵, 陈南江, 等. 调强放疗同期时辰化疗治疗局部晚期鼻咽癌临床研究[J]. 肿瘤基础与临床, 2016, 29(6): 489-492. Xue YB, Ouyang JL, Chen NJ, et al. Clinical trial of concurrent chrono-chemotherapy and intensity modulated radiotherapy in the treatment of locally advanced nasopharyngeal carcinoma[J]. J Basic Clin Oncol, 2016, 29(6): 489-492. DOI:10.3969/j.issn.1673-5412.2016.06.010 |
| [10] |
李媛媛, 曾英, 何明媛, 等. 鼻咽癌增量时间调节化疗加后程三维适形放射治疗的临床研究[J]. 中华放射医学与防护杂志, 2013, 33(6): 630-634. Li YY, Zeng Y, He MY, et al. Incremental chrono-chemotherapy plus late course three-dimensional conformal radiotherapy and incremental conventional chemotherapy plus radiotherapy for nasopharyngeal carcinoma[J]. Chin J Radiol Med Prot, 2013, 33(6): 630-634. DOI:10.3760/cma.j.issn.0254-5098.2013.06.015 |
| [11] |
李媛媛, 金风, 吴伟莉, 等. 时辰诱导化疗序贯同步放化疗治疗局部晚期鼻咽癌的Ⅱ期临床研究[J]. 中国肿瘤临床, 2013(15): 914-918. Li YY, Jin F, Wu WL, et al. Phase Ⅱ clinical trial of induction chrono-chemotherapy followed by concurrent chemoradiation in loco-regionally advanced nasopharyngeal carcinoma[J]. Chin J Clin Oncol, 2013(15): 914-918. DOI:10.3969/j.issn.1000-8179.2013.15.009 |
| [12] |
Chen D, Cheng J, Yang K, et al. Retrospective analysis of chronomodulated chemotherapy versus conventional chemotherapy with paclitaxel, carboplatin, and 5-fluorouracil in patients with recurrent and/or metastatic head and neck squamous cell carcinoma[J]. Onco Targets Ther, 2013, 6: 1507-1514. DOI:10.2147/OTT.S53098 |
| [13] |
Lin HX, Hua YJ, Chen QY, et al. Randomized study of sinusoidal chronomodulated versus flat intermittent induction chemotherapy with cisplatin and 5-fluorouracil followed by traditional radiotherapy for locoregionally advanced nasopharyngeal carcinoma[J]. Chin J Cancer, 2013, 32(9): 502-511. DOI:10.5732/cjc.013.10004 |
| [14] |
陆春伟, 佟海侠, 王秋实. 恶性肿瘤患者外周血淋巴细胞亚群和调节性T细胞的检测及临床意义[J]. 医学临床研究, 2011, 28(1): 17-19. Lu CW, Tong HX, Wang QS. Detection of lymphocyte subsets and regulatory T cells in peripheral blood of patients with malignancy and their clinical significance[J]. J Clin Res, 2011, 28(1): 17-19. DOI:10.3969/j.issn.1671-7171.2011.01.006 |
| [15] |
高运红, 张一平, 高玉强. 放疗对肿瘤患者免疫功能的影响及临床意义[J]. 国际医药卫生导报, 2016, 22(8): 1096-1099. Gao YH, Zhang YP, Gao YQ. Effect of radiotherapy on immune function of tumor patients and its clinical significance[J]. Int Med Health Guid News, 2016, 22(8): 1096-1099. DOI:10.3760/cma.j.issn.1007-1245.2016.08.019 |
| [16] |
Schroeder P, Lindemann C, Dettmar K, et al. Trifunctional antibodies induce efficient antitumour activity with immune cells from head and neck squamous cell carcinoma patients after radio-chemotherapy treatment[J]. Clin Transl Oncol, 2011, 13(12): 889-898. DOI:10.1007/s12094-011-0751-5 |
 2018, Vol. 38
2018, Vol. 38


