食管癌是我国高发的恶性肿瘤,放射治疗是主要的治疗方法之一,随着调强放疗技术的广泛开展,食管癌的5年生存率较既往常规二维放疗技术明显提高[1-3],现临床上常用的调强方式有常规剂量调强放疗(SD-IMRT)、全程局部同期推量调强放疗(SIB-IMRT)、后程缩野加量调强放疗(LCB-IMRT)、后程加速超分割放疗(LCAF)等,目前有关食管癌SD-IMRT及LCAF的报道较多,但有关SIB-IMRT及LCB-IMRT疗效的报道相对较少。本研究旨在对比食管癌SIB-IMRT和LCB-IMRT的临床疗效,为放疗科医师选择合适的放疗方式提供参考。
资料与方法1.入组标准与一般资料:收集2009年1月至2015年12月河北医科大学第四医院放疗五科收治的符合入组标准的128例食管癌患者。入组标准为:KPS评分≥70;病理证实为食管鳞状细胞癌;分期为T2~4BN0~3M0~1(M1仅为锁骨上淋巴结和腹腔动脉干淋巴结转移);首程接受SIB-IMRT或LCB-IMRT技术放疗;所有患者均已签署放疗或放化疗知情同意书。排除标准:内镜报告为浅表性肿瘤且CT图像显示不出明显食管病变或超声胃镜示肿瘤仅侵及黏膜固有层和黏膜下层;高分化癌;食管已有穿孔征象;已行食管手术;存在远处脏器转移;有其他肿瘤病史或可能影响治疗完成的疾病。其中SIB-IMRT组94例,LCB-IMRT组34例,男74例,女54例;年龄42~83岁(中位63岁)。病变长度1~12 cm(中位4.9 cm)。KPS评分≥90的70例,70~80的58例。颈段26例,胸上段77例,胸中下段25例;T2~3 120例,T4B 8例;72例淋巴结转移,M1(均为胸段食管癌锁上淋巴结转移)15例。化疗65例(50.8%),没有进行化疗的原因包括患者体弱或高龄不能耐受化疗或其他原因拒绝化疗。治疗前进普食6例(4.7%)、软食38例(29.7%)、半流食70例(54.7%)、流食14例(10.9%)。
2.放疗:患者仰卧位,头正中垫枕,头颈肩或体部热塑膜固定,CT模拟机下静脉增强螺旋扫描,扫描层厚3 mm,范围包括全颈及胸部,下段食管癌还包括上腹部。扫描图像经局域网传输到治疗计划系统,勾画靶区大体肿瘤体积(GTV)、临床靶体积(CTV)、计划靶体积(PTV)和危及器官。其中GTV包括食管大体肿瘤(GTV-t)和肿大淋巴结(GTV-n);CTV为GTV-t上下外扩3 cm、前后左右外扩0.8 cm和肿大淋巴结累及区,并根据解剖结构适当修正;PTV为CTV上下外扩0.5 cm,前后左右外扩0.5 cm;PGTV为GTV-t上下外扩1.5 cm、前后左右外扩0.8 cm和肿大淋巴结累及区。勾画脊髓、肺、心脏等危及器官。SIB-IMRT放疗计划:95%PTV剂量50.4~54 Gy/28~30次(单次分割1.8 Gy),PGTV为59.92~66 Gy/28~30次(单次分割2.14~2.3 Gy),1次/d,5次/周,全程放疗时间为5.5~6周。LCB-IMRT放疗计划:前程95%PTV剂量50 Gy/25次,后程PGTV加量14 Gy/7次(单次分割2 Gy),1次/d,5次/周,全程放疗时间为6.5周。危及器官限量:脊髓0体积剂量≤40 Gy;双肺V5≤50%,V20≤30%,V30≤20%;心脏V25≤50%,V40≤30%;下段食管癌限制胃V30≤40%、肝脏V30≤30%。
3.化疗:65例接受化疗者进行倾向评分匹配后(具体见方法4),111例患者中化疗者52例,其中SIB-IMRT组38例(采用FP方案者23例,TP方案者15例;同期化疗者20例,序贯化疗者18例),LCB-IMRT组14例(FP方案11例,TP方案3例;同期化疗12例,序贯化疗2例)。具体化疗方案为FP方案:氟尿嘧啶500~625 mg/m2,第1~5天+顺铂20 mg/m2,第1~4天,静脉输入,28 d/周期;TP方案:紫杉醇135 mg/m2,第1天+顺铂20 mg/m2,第1~4天,静脉输入,28 d/周期。化疗周期数为1~6个,中位值为4个。
4.研究方法:入组患者共128例,SIB-IMRT和LCB-IMRT组分别为94和34例。两组部分临床资料不均衡,为减小选择偏倚,提高研究结果准确性,将入组患者采用倾向评分匹配法(PSM)进行匹配,协变量包括年龄、性别、病变部位、KPS评分、疗前进食、病变长度、T分期、N分期、M分期、化疗,以最小毗邻法将SIB-IMRT组和LCB-IMRT组患者按2 :1进行匹配,卡钳值取0.1,对比匹配前后两组间协变量的分布情况。分析匹配成功患者的病历资料,比较SIB-IMRT组及LCB-IMRT组患者的近期疗效、局部控制、生存、不良反应及治疗失败方式,分析两种放疗方式的优劣。
5.近期疗效、不良反应和失败评价标准:分期采用2009年第7版食管癌TNM分期标准[4]。近期疗效采用万钧等[5]提出的放疗后即时造影评价标准。依据美国肿瘤放疗协作组(RTOG)分级标准进行不良反应评价。根据治疗首次失败的部位定义失败方式。
6.观察指标:观察全组患者的近期疗效、不良反应、治疗失败方式及1、3、5年局部控制率和生存率,为克服生存曲线中中位时间延迟的缺点,必要时可加做中间终点指标,即里程碑分析。放疗结束后6个月内原病变部位出现病灶者为局部未控,超过6个月者定义为肿瘤复发。
7.统计学处理:病变长度和患者年龄经正态性检验符合正态分布,用x±s表示,并进行t检验。倾向评分匹配采用Stata 12.0、psmatch 2软件包实现,匹配后患者应用SPSS 22.0统计学软件进行统计,应用χ2检验进行组间分布比较,采用Kaplan-Meier法计算1、3、5年局部控制率和生存率,并Log-rank法检验。P<0.05为差异有统计学意义。
结果1.匹配前后基本资料:经倾向评分匹配后共111例患者匹配成功,其中SIB-IMRT组和LCB-IMRT组分别为77和34例(2:1匹配),匹配后两组各项基本资料差异无统计学意义,匹配前后基本资料对比见表 1。
|
|
表 1 两组患者倾向评分匹配前后各协变量基线均衡性比较(例) Table 1 Comparison of all covariates′equilibration between before and after PSM |
2.近期疗效:随访截至2016年9月,随访率96.4%,中位随访时间为42个月。放疗结束后1~3个月,根据食管造影片评价近期疗效,全组111例患者完全缓解15例,部分缓解95例,无缓解1例,肿瘤总有效率为99.1%,其中SIB-IMRT组的肿瘤有效率为98.7%,后程缩野组为100%,两组差异无统计学意义(P>0.05)。
3.不良反应
(1) 急性不良反应:全组急性放射性肺炎的发生率为14.4%(16/111);放射性食管炎的发生率为73.9%(82/111),未见食管穿孔、出血、狭窄的发生。骨髓抑制的发生率59.5%,其中3、4级分别为6.3%、1.8%(7/111、2/111,9例患者均为同期放化疗患者),无3级及以上胃肠道反应的发生。SIB-IMRT组1级放射性食管炎的发生率高于LCB-IMRT组(χ2=9.177,P<0.05),其余3级以上不良反应差异无统计学意义(P>0.05)。具体见表 2。
|
|
表 2 SIB-IMRT组和LCB-IMRT组急性不良反应比较(例) Table 2 Comparison of acute radiation-related complications between SIB-IMRT and LCB-IMRT groups |
(2) 晚期不良反应:全组发生晚期放射性肺炎者5例,均发生于SIB-IMRT组,4例为2级,1例为5级。食管气管瘘4例(排除复发所致),均为5级,其中SIB-IMRT组3例,LCB-IMRT组1例。两组晚期放射性肺炎和食管气管瘘的发生比较,差异无统计学意义(P>0.05)。
4.局部控制和生存:全组中位生存时间为34个月,其中SIB-IMRT组为45个月,LCB-IMRT组为27个月。全组1、3、5年局部控制率分别为83.6%、70.8%、66.0%,1、3、5年生存率分别为81.7%、46.3%、38.2%,见图 1。SIB-IMRT组和LCB-IMRT组的1、3、5年局部控制率分别为81.6%、72.3%、68.5%和88.0%、67.6%、60.8%,1、3、5年生存率分别为81.3%、51.7%、45.8%和82.4%、36.7%、26.7%,两组生存和局部控制的差异均无统计学意义(P>0.05),但SIB-IMRT组局部控制和生存有优于LCB-IMRT组的趋势,见图 2,3。加做3年生存率的里程碑分析,结果示SIB-IMRT组生存仍有高于LCB-IMRT的趋势(P>0.05),见图 4。将化疗进行分层分析,未化疗、同期化疗和序贯化疗组的生存差异无统计学意义(P>0.05)。
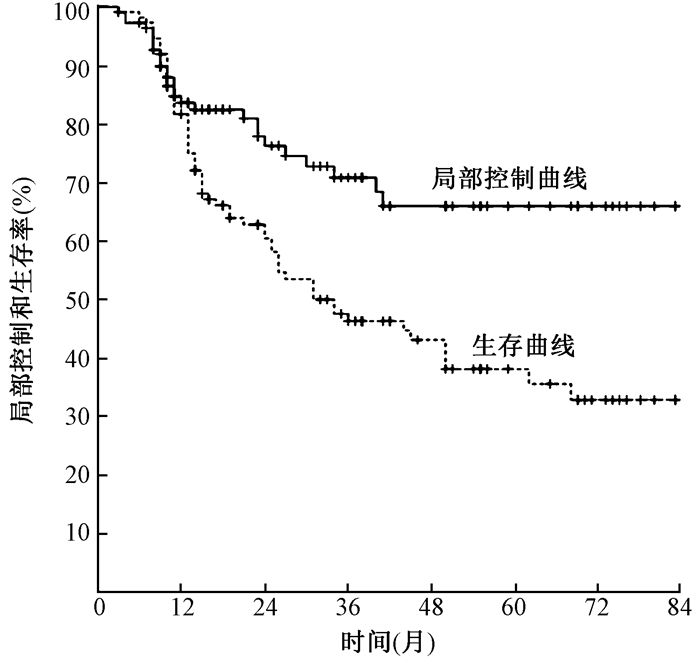
|
图 1 所有患者局部控制和生存曲线 Figure 1 Local control and Survival rate curves of the whole group |
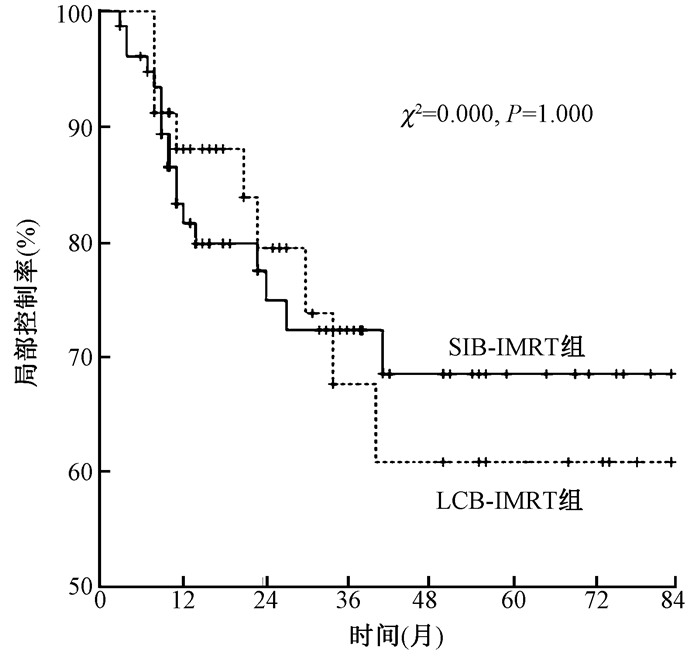
|
图 2 两组局部控制曲线比较 Figure 2 Local control rate curves of the two groups |
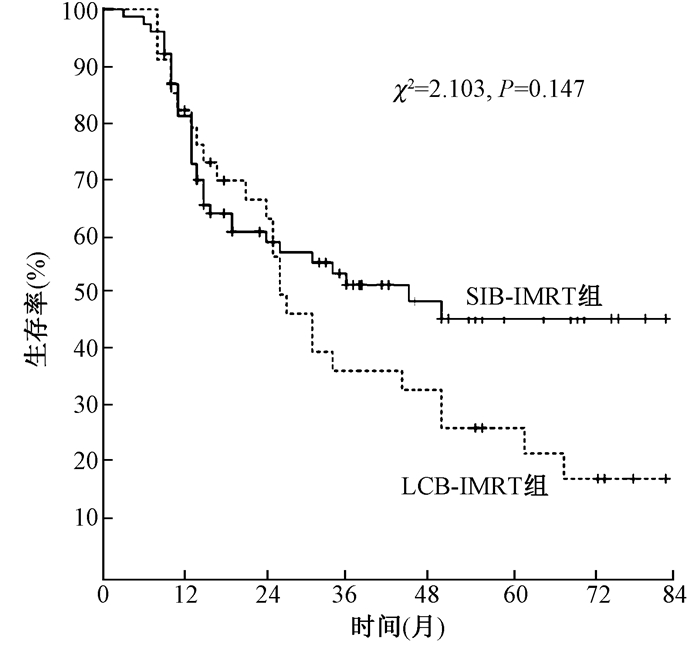
|
图 3 两组生存曲线比较 Figure 3 Survival curves of the two groups |
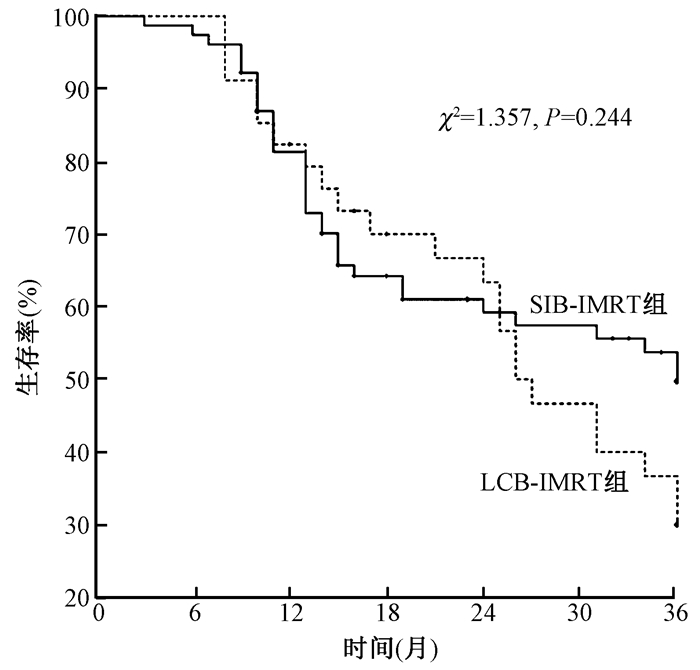
|
图 4 两组3年生存率的里程碑分析曲线 Figure 4 Curves of 3-year survival rates′ milestone in the two groups |
5.首次治疗失败方式:全组共40例患者治疗失败,总失败率为36.0%,其中SIB-IMRT组失败率为33.8%(26/77),后程缩野组为41.2%(14/34),两组失败率比较差异无统计学意义(P>0.05)。全组局部失败占总治疗失败的65.0%,远处转移占总治疗失败的30%,见表 3。
|
|
表 3 首次治疗失败方式 Table 3 Patterns of the first failure |
6.两年内的死因分析:全组两年内死亡例数43例,其中SIB-IMRT组30例,LCB-IMRT组13例,具体死因见表 4。SIB-IMRT组治疗相关性死亡5例,LCB-IMRT组仅1例,4级骨髓抑制死亡患者系同期放化疗+序贯化疗者。
|
|
表 4 两组患者两年内死因分析(例) Table 4 Analysis of death cause in two years of the two groups |
讨论
食管癌是我国常见的恶性肿瘤,其死亡率居恶性肿瘤第4位[6]。尽管近年来调强放疗在食管癌中的应用愈加广泛,但局部未控和复发仍是治疗失败的主要方式,故采用给予肿瘤区最大剂量的同时减少周围正常组织受照剂量的放疗方式可能是提高食管癌疗效的重要方法。目前临床上常用的上述放疗方式有SIB-IMRT和LCB-IMRT。但目前有关这两种放疗方式对比的研究较少。
多项研究表明SIB-IMRT和LCB-IMRT在保护危及器官方面均比常规调强放疗更有优势[7-10]。Fu等[7]报道上段食管癌SIB-IMRT技术可使原发肿瘤获得比常规分割高的等效剂量,且剂量分布理想。Welsh等[8]研究显示,SIB-IMRT在增加食管癌GTV剂量同时,也减少了肺、心脏、肝等正常组织受量。谭程等[9]分析了颈及胸上段食管癌SIB-IMRT技术的优势,结果表明,SIB-IMRT较常规调强具有更优的剂量分布,未明显增加急性放射损伤。胡洪涛等[10]选取了32例中晚期胸中段食管癌患者,结果显示缩野放疗和不缩野放疗比较,靶区VPTV60、VPTV65(60和65 Gy照射的PTV的体积百分比)明显提高,肺V5、V20、V30、平均肺剂量(MLD)明显降低,且脊髓受量由40 Gy提高到45 Gy后,肺V20、MLD明显降低。由此可见在靶区剂量分布及对正常组织保护方面,这两种放疗方式都是较理想的选择。
目前国内外关于食管癌SIB-IMRT的报道多为小样本、随访时间较短的研究。裘国勤等[11]对28例颈、胸上中段食管鳞癌接受SIB-IMRT的患者进行了分析,结果示食管癌SIB-IMRT联合化疗可耐受,且降低了区域淋巴结复发。于长华等[12]、陈志明等[13]均报道食管癌SIB-IMRT近期疗效较满意。张芹等[14]的研究显示食管癌SIB-IMRT组的1、2年局部控制率较IMRT组提高。Yu等[15]报道了SIB-IMRT在45例食管癌中应用的Ⅱ期临床试验结果,全组1、3年局部控制率分别为83.3%、67.5%,1、3年生存率分别为75.6%、42.2%。笔者既往研究收集了63例采用SIB-IMRT技术的颈及胸上段食管癌患者,结果显示,1、3、5年局部控制率分别为68.8%、57.1%、47.2%,生存率分别为82.5%、45.7%、31.6%[16]。而本研究结果示食管癌SIB-IMRT的局部控制和生存均好于上述研究,分析原因有单次分割均≥2.14 Gy,增加肿瘤区有效生物剂量可能会提高食管癌患者的长期生存;颈段及胸上段所占比例偏高。
尽管LCB-IMRT也是临床上常用的放疗方式,但目前尚缺乏食管癌LCB-IMRT长期疗效的研究,而有关SIB-IMRT和LCB-IMRT的临床对照研究亦有限。王能超等[17]对80例食管癌患者进行了SIB-IMRT与LCB-IMRT的临床对照研究,同期给予TP周方案化疗,结果显示,两组近期疗效相似,1、2年无复发生存率分别为81.7%、73.6%和86.3%、80.1%,1、2年生存率分别为85.9%和87.7%,差异均无统计学意义,但SIB-IMRT更简便易行,其认为食管癌放疗时采用SIB-IMRT是可行的。但上述研究的缺陷是SIB-IMRT的剂量分割较低、治疗时间并未缩短,而本研究SIB-IMRT组PGTV单次剂量提高(PGTV生物效应剂量为72.74~80.52 Gy)且缩短了治疗时间,结果显示SIB-IMRT和LCB-IMRT总的局部控制和生存差异无统计学意义,但在疗程早期后程加量疗效略好,而3年后同期加量照射疗效要好于后期加量,为克服生存曲线中中位时间延迟的缺点,笔者又加做了3年生存率的里程碑分析,结果显示,SIB-IMRT组3年生存率仍要好于LCB-IMRT组,提示中晚期食管癌放疗时采用SIB-IMRT技术可能是提高远期局部控制和生存较佳的选择。
急性不良反应上,两组≥3级放射性肺炎、放射性食管炎、骨髓抑制的发生比较未见明显差别,而在晚期不良反应方面,全组放射性肺炎5例,均发生于SIB-IMRT组,4例为2级,1例为5级。食管气管瘘4例(排除复发所致),均死亡,其中SIB-IMRT组3例,LCB-IMRT组1例。需注意的是,SIB-IMRT组2年生存偏差,2年内死因分析结果发现,SIB-IMRT组有5例发生了治疗相关性死亡,而LCB-IMRT组仅1例,因此,考虑SIB-IMRT组2年生存偏差的原因可能和PGTV单次剂量分割大、不良反应加大导致治疗相关性死亡一定程度增加有关,另外4例食管瘘患者T分期偏晚,提示在应用SIB-IMRT技术时,要合理选择入组患者,对于瘤体太大、T3-4、溃疡型患者要慎重。
综上所述,SIB-IMRT和LCB-IMRT治疗食管癌不良反应尚可耐受,两者总的局部控制和生存差异无统计学意义,但SIB-IMRT组有优于LCB-IMRT组的趋势,考虑SIB-IMRT技术更简便易行,对于中晚期食管癌患者,放疗时采用SIB-IMRT技术有望是较佳的选择。因本研究为回顾性研究,仍需大样本前瞻性随机对照研究进一步证实。
利益冲突 所有研究者未因进行该研究而接受任何不正当的职务或财务利益,在此对研究的独立性和科学性予以保证作者贡献声明 白文文负责数据采集、数据统计、撰写论文;付丽媛进行数据采集、随访及数据统计;李静、张若辉、甄婵军、张瑞、王硕烁、刘明参与数据分析及审核工作;乔学英参与了此研究的设计、指导、论文修改
| [1] |
王军, 王丽, 王祎, 等. 349例食管癌IMRT为主的长期疗效分析[J]. 中华放射肿瘤学杂志, 2015, 24(3): 227-231. Wang J, Wang L, Wang Y, et al. Long-term efficacy of intensity-modulated radiotherapy with or without chemotherapy in treatment of esophageal carcinoma:an analysis of 349 patients[J]. Chin J Radiat Oncol, 2015, 24(3): 227-231. DOI:10.3760/cma.j.issn.1004-4221.2015.03.001 |
| [2] |
白文文, 周志国, 甄婵军, 等. 159例颈及胸上段食管癌调强放疗长期疗效分析[J]. 中华放射医学与防护杂志, 2016, 36(1): 28-34. Bai WW, Zhou ZG, Zhen CJ, et al. Long-term efficacy of 159 cases of cervical and upper esophageal carcinoma treated with intensity-modulated radiotherapy[J]. Chin J Radiol Med Prot, 2016, 36(1): 28-34. DOI:10.3760/cma.j.issn.0254-5098.2016.01.005 |
| [3] |
叶奕菁, 张晶晶, 陆小军, 等. 常规二维放疗和三维适形调强放疗对食管癌的疗效分析[J]. 实用临床医药杂志, 2013, 17(3): 22-24, 31. Ye YJ, Zhang JJ, Lu XJ, et al. An analysis of the therapeutic effects of three-dimensional intensity modulated radiation therapy and two-dimensional conventional radiotherapy on esophageal carcinoma[J]. J Clin Med Pract, 2013, 17(3): 22-24, 31. DOI:10.7619/jcmp.201303007 |
| [4] |
陈龙奇. 制订2009年第7版食管癌TNM分期标准[J]. 中国胸心血管外科临床杂志, 2008, 15(1): 52-55. Chen LQ. Defining AJCC/UICC esophageal cancer TNM staging 7th edition (2009)[J]. Chin J Clin Thorac Cardiov Sur, 2008, 15(1): 52-55. |
| [5] |
万钧, 肖爱勤, 高淑珍, 等. 食管癌放疗后近期疗效评价标准——附1000例分析[J]. 中华放射肿瘤学, 1989, 3(4): 205-207. Wan J, Xiao AQ, Gao SZ, et al. Criteria of evealuation of immediate response of radiation therapy for esophanged carcinoma-report on 1000 patients[J]. Chin J Radiat Oncol, 1989, 3(4): 205-207. |
| [6] |
陈万青, 郑荣寿, 张思维, 等. 2013年中国恶性肿瘤发病和死亡分析[J]. 中国肿瘤, 2017, 26(1): 1-7. Chen WQ, Zheng RS, Zhang SW, et al. Report of cancer incidence and mortality in China, 2013[J]. China Cancer, 2017, 26(1): 1-7. DOI:10.11735/j.issn.1004-0242.2017.01.A001 |
| [7] |
Fu WH, Wang LH, Zhou ZM, et al. Comparison of conformal and intensity-modulated techniques for simultaneous integrated boost radiotherapy of upper esophageal carcinoma[J]. World J Gastroenterol, 2004, 10(8): 1098-1102. DOI:10.3748/wjg.v10.i8.1098 |
| [8] |
Welsh J, Palmer MB, Ajani JA, et al. Esophageal cancer dose escalation using a simultaneous integrated boost technique[J]. Int J Radiat Oncol Biol Phys, 2012, 82(1): 468-474. DOI:10.1016/j.ijrobp.2010.10.023 |
| [9] |
谭程, 杨燕光, 杭达明, 等. 颈及上胸段食管癌同步加量调强放疗技术的比较分析[J]. 临床肿瘤学杂志, 2016, 21(5): 447-451. Tan C, Yang YG, Hang DM, et al. Comparative analysis of simultaneous integrated boost intensity-modulated radiotherapy treatment plans in the cervical and upper thoracic esophageal carcinoma[J]. Chin Clin Oncol, 2016, 21(5): 447-451. |
| [10] |
胡洪涛, 张艳, 单汝波, 等. 中晚期胸中段食管癌不同放疗模式的剂量学研究[J]. 中国肿瘤临床, 2009, 36(22): 1286-1289. Hu HT, Zhang Y, Shan RB, et al. Comparison of different irradiation modes for moderately advanced and advanced middle-third esophageal carcinoma:a dosimetric study[J]. Chin J Clin Oncol, 2009, 36(22): 1286-1289. DOI:10.3969/j.issn.1000-8179.2009.22.007 |
| [11] |
裘国勤, 杜向慧, 郑远达, 等. 28例颈、胸上中段食管鳞癌同期加量调强放疗的近期疗效及不良反应[J]. 肿瘤学杂志, 2010, 16(1): 30-34. Qiu GQ, Du XH, Zheng YD, et al. The short-term effect and toxicity of simutaneous boost intensity-modulated radiotherapy for 28 patients with cervical or thoracic upper or middle esophageal sequamous cell carcinoma[J]. J Chin Oncol, 2010, 16(1): 30-34. |
| [12] |
于长华, 王万伟, 朱卫国, 等. 颈及胸上段食管癌同时整合加量调强放射治疗分析[J]. 肿瘤防治研究, 2010, 37(5): 575-577. Yu CH, Wang WW, Zhu WG, et al. SIB-IMRT for neck and upper thoracic esophageal carcinoma[J]. Cancer Res Prev Treat, 2010, 37(5): 575-577. DOI:10.3971/j.issn.1000-8578.2010.05.023 |
| [13] |
陈志明, 薛强, 陈晓珏, 等. 同步加量调强放疗联合尼妥珠单抗治疗局部晚期食管癌[J]. 中华医学杂志, 2016, 96(8): 640-642. Chen ZM, Xue Q, Chen XJ, et al. Short-term efficacy and toxicity of Nimotuzumab combined with simultaneous integrated boost intensity-modulated radiotherapy for locally advanced esophageal cancer[J]. Natl Med J China, 2016, 96(8): 640-642. DOI:10.3760/cma.j.issn.0376-2491.2016.08.012 |
| [14] |
张芹, 吴培培, 苗亚丽, 等. 同步整合加量调强放疗治疗颈及胸上段食管癌的临床观察[J]. 现代肿瘤医学, 2017, 25(10): 1568-1571. Zhang Q, Wu PP, Miao YL, et al. The clinical observation of the simultaneously integrated boost intensity-modulated radiotherapy in cervical and upper thoracic esophageal carcinoma[J]. J Modern Oncol, 2017, 25(10): 1568-1571. DOI:10.3969/j.issn.1672-4992.2017.10.014 |
| [15] |
Yu WW, Zhu ZF, Fu XL, et al. Simultaneous integrated boost intensity-modulated radiotherapy in esophageal carcinoma:early results of a phase Ⅱ study[J]. Strahlenther Onkol, 2014, 190(11): 979-986. DOI:10.1007/s00066-014-0636-y |
| [16] |
白文文, 宋玉芝, 刘明, 等. SIB-IMRT技术在颈及胸上段食管癌中的临床应用[J]. 中华肿瘤防治杂志, 2016, 23(4): 248-252. Bai WW, Song YZ, Liu M, et al. Clinical application of simultaneous integrated boost intensity-modulated radiation therapy in cervical and upper esophageal carcinoma[J]. Chin J Cancer Prev Treat, 2016, 23(4): 248-252. |
| [17] |
王能超, 何志杰, 张涛, 等. 食管癌同步加量调强放疗与常规调强放疗临床对照研究[J]. 肿瘤基础与临床, 2016, 29(4): 318-321. Wang NC, He ZJ, Zhang T, et al. Comparative study of simultaneous integrated boost intensity modulated radiotherapy with conventional intensity modulated radiotherapy for esophageal carcinoma[J]. J Basic Clin Oncol, 2016, 29(4): 318-321. DOI:10.3969/j.issn.1673-5412.2016.04.012 |
 2018, Vol. 38
2018, Vol. 38


