2. 213001 常州, 南京医科大学附属常州市第二人民医院核医学科
2. Department of Nuclear Medicine, Changzhou Second People's Hospital affiliated to Nanjing Medical University, Changzhou 213001, China
乳腺癌作为全球女性患者恶性肿瘤的最常见疾病[1],近年来随着各种研究结果的不断发布,以手术、化疗、放疗、靶向治疗为主的治疗手段也在不断优化改良。2014年早期乳腺癌试验协作组(EBCTCG)的研究结果显示[2],乳腺癌患者的术后放疗使10年的首次复发率绝对值从35%降至19.3%,且每4个10年的局部复发的减少就能转化成1个15年的生存。乳腺癌放射治疗新的共识和技术主要目的是减少乳腺癌放疗后心、肺的放射损伤及适合患者特点的放疗方式[3]。但在乳腺的放疗中仍存在很多尚需解决的问题,如靶区移动、摆位误差等。随着各种验证方法及技术的提高,如锥形束CT(CBCT)或图像引导等,这方面的问题会逐渐减少。目前,乳腺癌临床治疗中,移动误差对靶区剂量造成的具体影响有多大尚无相关研究。本研究通过虚拟移动误差来预测实际临床操作中移动误差的宽容范围。
资料与方法1.研究对象:回顾性分析了南京医科大学附属常州市第二人民医院2015年至2018年的乳腺癌术后行放疗的患者。抽取乳腺癌术后放疗患者病例资料20例,其中改良根治术后乳腺癌病例10例,保乳根治术后病例10例,每种治疗方法中左右乳各5例。
2.靶区勾画:调取既往病例的定位CT图像,按肿瘤放射治疗组(RTOG)乳腺癌勾画标准勾画乳腺癌术后CTV、PTV及危及器官(心脏、两肺、对侧乳腺、脊髓),请科内两名高年资医师协助修正。
3.制定放疗计划:应用MONACO 5.3放疗计划系统,由3名物理师对20例患者的靶区制作计划,同时制作容积调强放疗计划,并进行相互修正做到最优化方案。
4.摆位误差虚拟方案:20例患者分别针对胸腹方向及左右方向的摆位误差进行逐一验证(头脚方向的摆位误差已通过外放0.5 cm修正,考虑剂量影响较小,其他方向因胸壁或乳腺外界无法外放,可能导致误差较大),通过移动治疗计划中心参考点的方法,虚拟摆位误差,以最大5 mm为界创建一个参考点矩阵,取对角线方向,自定义ABCD 4个象限(图 1),方便描述虚拟移动的方向。针对左乳患者来讲BD方向接近切线方向,针对右乳患者来讲,AC方向接近切线方向。以箭头方向同时变化x y轴方向1、2、3、4、5 mm步进,针对两种计划方案重新计算剂量,如0点为原点(x=0,y=0),A1为(x=1,y=1),A2为(x=2,y=2),B1为(x=1,y=-1),依次类推,同时记录各个移动点CTV及危及器官的剂量(CTV的V50、心脏Dmean、患侧肺V20),记录CTV的体积。
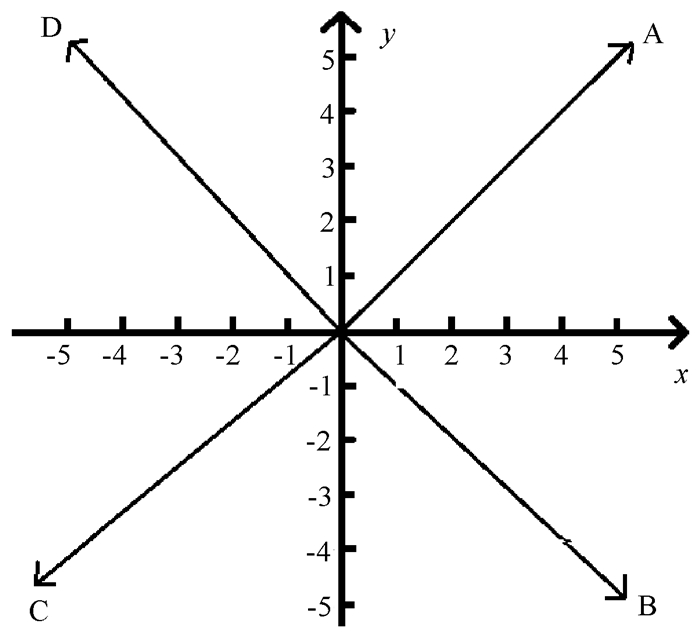
|
图 1 乳腺癌术后放疗患者虚拟误差自定义ABCD 4个移动方向 Figure 1 Custom ABCD 4 virtual set-up error directions of postoperative radiotherapy in breast cancer patients |
5.数据采集及分析:对比靶区移动后各个点位上的剂量变化,包括CTV及危及器官的剂量变化。应用统计方法分析CTV体积和CTV剂量变化的关系。对比保乳术后和改良根治术后随靶区移动的剂量变化。
6.统计学处理:采用SPSS 19.0软件进行数据分析。方差齐性检验后,应用重复测量方差分析方法分析移动中心点后靶区实际剂量的变化。直线回归分析方法分析CTV体积与CTV移动中心点后剂量变化的相关关系。所有数据符合正态分布,采用x±s表示。P < 0.05为差异有统计学意义。
结果1.移动误差对CTV的影响:20例患者分别在ABCD 4个方向上按照1 mm步进移动后的CTV剂量比较,可见CTV的V50初始值为95%左右,符合常规放疗计划的要求,通过移动虚拟误差后,最低降至79.79%。通过绘制移动误差与CTV的V50关系图可见左侧乳腺在AC轴移动后的剂量影响较BD轴的影响要大,右侧乳腺则在BD轴的剂量影响较AC轴的影响要大。综合分析,在近似乳腺切线方向的轴线方向影响较小,影响较大的轴线均为近似乳腺切线方向的垂直方向,且在影响较大方向轴线上移动超过3 mm后的CTV(V50)即下降至最低83.85%,低于通常对于CTV靶区的一般要求( V50,不低于90%)。
对各个方向的移动误差进行统计分析发现,除左乳B方向移动误差所导致的剂量学变化差异无统计学意义(P>0.05)外,其他方向均差异具有统计学意义(F=34.182、12.877、16.443、9.846、46.829、10.122、57.931,P < 0.05),见表 1。保乳术后及改良根治术两种手术方式靶区移动结果显示,只有右乳A方向两种手术方式对靶区剂量的影响差异有统计学意义(F=15.684, P < 0.05),右乳其他方向及左乳的所有方向两种手术方式对靶区剂量的影响均无统计学意义(P>0.05),即保乳术后与改良根治术后对靶区移动误差所带来的剂量影响不大。
|
|
表 1 乳腺癌患者左右乳不同方向移动误差的CTV(V50)和患侧肺(V20)变化(%,x±s) Table 1 The changes in the value of CTV (V50) and ipsilateral lung (V20) in breast cancer patients with different set-up errors (%, x±s) |
2.CTV体积的影响:通过相关性分析发现乳腺癌患者靶区CTV的体积与左乳B、C及右乳B方向的移动误差所带来的剂量变化具有线性相关(F=5.733、18.496、6.630,P < 0.05),其他方向均无线性相关,无明显规律可循。
3.移动误差对正常组织剂量的影响:20例患者分别在ABCD方向上按照1 mm步进移动后的患侧肺V20剂量比较,可见患侧肺V20初始为24%左右,符合常规放疗计划的要求,通过移动虚拟误差后,最高升至30.26%。通过绘制移动误差与患侧肺V20关系图可见左侧乳腺在AC轴移动后的剂量影响较BD轴的影响要大,右侧乳腺则在BD轴的剂量影响较AC轴的影响要大,在移向患侧肺时肺的受量增加,符合通常逻辑。综合分析,在近似乳腺切线方向的轴线方向影响较小,影响较大的轴线均为近似乳腺切线方向的垂直方向。见表 1。
20例患者分别在ABCD方向上按照1 mm步进移动后的心脏平均剂量比较,心脏平均剂量初始为左侧760 cGy,右侧为621 cGy,基本符合常规放疗计划的要求,通过移动虚拟误差后,最高升至969 cGy。通过绘制移动误差与心脏平均量关系图可见双侧乳腺在BC轴移动后的剂量均逐渐增大,在AD轴线上移动后的剂量逐渐减小,即心脏移向野内时剂量增高,远离时剂量减低。且在各轴线上移动后所产生的剂量变化除右乳C方向(P>0.05)外,均具有统计学差异(8.459、8.686、57.481,P < 0.05)(表 2)。
|
|
表 2 20例乳腺癌患者双乳各个方向移动不同距离心脏平均量的变化(cGy,x±s) Table 2 The changes of the average heart volume after moving in all directions(cGy, x±s) |
讨论
目前,调强放疗中因皮肤外侧边界无法外放移动误差,其对剂量的影响相关报道较少,部分学者仅用监测到的平均误差去评估对剂量的影响,认为对靶区剂量没有影响[4]。也有学者通过移动6个方向5 mm误差,提出不论是调强放疗,还是普通切线野放疗计划,摆位误差对放疗计划在各个方向剂量分布的影响均较小;与调强计划相比,对普通切线野放疗计划各个方向剂量分布和危及器官剂量的影响较大[5]。本研究就容积调强时代对该问题进行重新讨论,希望得到一个容许范围,从而指导实际临床操作。
本研究结果显示,通过移动虚拟误差后,CTV达到50 Gy剂量的覆盖率均有所下降,最低降至初始计划的79.79%。除左乳B方向移动误差所导致的剂量学变化差异无统计学意义外,其他方向均具有统计学意义。通过绘制移动误差与CTV的V50关系图可见左侧乳腺在AC轴移动后的剂量影响较BD轴的影响要大,右侧乳腺则在BD轴的剂量影响较AC轴的影响要大。综合分析,在近似乳腺切线方向的轴线方向靶区移动误差在5 mm时,所致CTV V50变化差异具有统计学意义,但其值仍能达到90%,符合乳腺癌术后放疗的基本要求。相反在近似乳腺切面的垂直方向,移动超过3 mm后的CTV(V50)即下降至90%以下,已经低于通常对于CTV靶区的一般要求,剂量均匀性及靶区的覆盖率受到严重影响,势必对乳腺癌术后放疗的局部控制产生影响。这也提请放疗医疗及技术人员引起重视,在PTV外放5 mm的情况下,实际在垂直乳腺切面方向,摆位误差超过3 mm即已经造成靶区剂量不足。有学者利用图像引导系统对摆位误差进行了测定,对于头颈部位,在横向、纵向和垂直方向上误差小于3 mm的比例达到90%、80%和100%。前列腺患者误差小于3 mm的比例分别为79.7%、75.6%和80%。大约0.6%的前列腺部位在横向和纵向上有7 mm以上的误差。头颈部因面罩固定,相对误差较小,前列腺部位则相对不容易固定,误差较大,而乳腺部位也因呼吸移动、体表定位较为困难则会导致更大的误差,需要引起更多的重视[6]。
本研究发现,改良根治术患者和保乳手术患者在绝大多数轴线上对放疗剂量的影响无明显差异,因此并不需要为靶区范围小而担心其因摆位误差而置于放射野之外,这可能得益于放疗计划系统中在皮肤外侧的照射野均有预估的虚拟外放。
同样,CTV体积的大小在左乳B、C及右乳B方向的移动误差所带来的影响具有线性相关,其他方向均无线性相关,其中无明显规律可循,这可能与部分靶区包含锁骨上淋巴引流区有关,尚需进一步去分层分析,或大样本分析。
在对危及器官的影响中,本研究选择了最主要的患侧肺和心脏的影响。在移向肺及心脏一侧时,受量明显增加,患者肺V20在近似乳腺切面的垂直方向移向肺一侧时最高达到了30.26%,而心脏平均量最高达到969 cGy,左侧乳腺癌患者的心脏受到的影响较大,在各个轴线上的剂量变化差异均具有统计学意义。右侧乳腺癌患者心脏受到的影响较小。
综上,在乳腺癌术后放疗中,不论左乳还是右乳,需要对垂直于乳腺切面方向的误差尤其注意。引起这方面误差的主要因素可能主要在呼吸致靶区移动,技术员摆位所致误差,有学者研究呼吸对靶区的影响时提出射野中心肺厚度(cLD)随呼吸移动的变化幅度最大,为(2.1±1.2)mm,而全乳治疗体积的头侧、脚侧、内侧界和外侧界随呼吸移动的移动幅度较小,平均在2 mm以内[7]。去除呼吸对靶区的误差值后(当然还有其他很多混杂因素),临床操作摆位时误差的空间已经很小,这就对定位摆位时的精度提出很高要求。图像引导等设备的引入则显得尤为重要,它能为放疗的准确性作以保障[6]。国外学者提到左侧乳腺癌的辅助放疗(RT)越来越多地采用自主深吸气屏气来减少摆位误差,但研究结果仍认为由于患者姿势的随机间变异较大,因此推荐每日在线图像引导[8]。甚至有学者研究提出随着身高和体质量指数(BMI)的上升,定位修正率也逐渐提高[9]。可见乳腺癌摆位误差产生的多样性及复杂性,因此,结合该研究结果显示出的摆位误差对靶区剂量的影响,在临床操作中,需要包括患者、技术员、医师等人员之间的紧密配合,以及模拟定位、加速器等各方面精度的严格掌控,针对各中心的特点,制定相应缩小摆位误差的策略。
利益冲突 作者与作者家属未因进行该研究而接受任何不正当的职务或财务利益。在此对研究的独立性和科学性予以保证作者贡献声明 李栋庆负责数据收集、整理、撰写及投稿;林涛、于静萍、倪新初、高留刚负责数据收集及整理;彭鸣亚负责论文命题及审校
| [1] |
胡凯敏.全球女性乳腺癌疾病负担分析及其与社会经济水平和医疗质量关系的初步探讨[D].杭州: 浙江大学, 2016. Hu KM.Global disease burden of female breast cancer and it's correlation with human development index and health system attainment[D].Hangzhou: Zhejiang University, 2016. http://www.wanfangdata.com.cn/details/detail.do?_type=degree&id=Y3118878 |
| [2] |
Early Breast Cancer Trialists' Collaborative Group (EBCTCG). Effect of radiotherapy after breast-conserving surgery on 10-year recurrence and 15-year breast cancer death:meta-analysis of individual patient data for 10801 women in 17 randomised trials[J]. Lancet, 2011, 378(9804): 1707-1716. DOI:10.1016/S0140-6736(11)61629-2 |
| [3] |
Kirova YM. Recent advances in breast cancer radiotherapy:evolution or revolution, or how to decrease cardiac toxicity?[J]. World J Radiol, 2010, 2(3): 103-108. DOI:10.4329/wjr.v2.i3.103 |
| [4] |
徐金济, 成俊, 李伟, 等. 乳腺癌改良根治术后逆向调强放疗摆位误差的剂量学研究[J]. 南通大学学报(医学版), 2013(2): 147-148. Xu JJ, Chen J, Li W, et al. Dosimetric study of set-up errors in modified intensity modulated radiotherapy after modified radical mastectomy for breast cancer[J]. J Nantong Univ Med Sci, 2013(2): 147-148. DOI:10.3969/j.issn.1674-7887.2013.02.024 |
| [5] |
van Herk M. Errors and margins in radiotherapy[J]. Semin Radiat Oncol, 2004, 14(1): 52-64. DOI:10.1053/j.semradonc.2003.10.003 |
| [6] |
Kanakavelu N, Jebaseelan SJ. Determination of patient set-up error and optimal treatment margin for intensity modulated radiotherapy using image guidance system[J]. J Balkan Union Oncol, 2016, 21(2): 505-511. |
| [7] |
黄晓波, 陈佳艺, 蒋国樑, 等. 乳腺癌全乳切线野照射中靶区移动影响因素的研究[J]. 中华放射肿瘤学杂志, 2006, 11(6): 453-456. Huang XB, Chen JY, Jiang GL, et al. Factors influencing target volume motion in tangential whole breast irradiation for breast cancer[J]. Chin J Radiat Oncol, 2006, 11(6): 453-456. DOI:10.3760/j.issn.1004-4221.2006.06.006 |
| [8] |
Laaksomaa M, Kapanen M, Haltamo M, et al. Determination of the optimal matching position for setup images and minimal setup margins in adjuvant radiotherapy of breast and lymph nodes treated in voluntary deep inhalation breath-hold[J]. Radiat Oncol, 2015, 10(1): 76. DOI:10.1186/s13014-015-0383-y |
| [9] |
Zhao J, Zhang M, Zhai F, et al. Setup errors in radiation therapy for thoracic tumor patients of different body mass index[J]. J Appl Clin Med Phys, 2018, 19(3): 27-31. DOI:10.1002/acm2.12270 |
 2018, Vol. 38
2018, Vol. 38


