核与辐射事故在对公众产生辐射危害的同时,还造成广泛的社会和心理学影响,干扰、破坏正常的生活、生产秩序,危害人们的身心健康[1]。国内对电离辐射与心理健康的相关研究已取得一些成果[2, 3],但对于放射损伤临床救治过程中患者的心理健康变化,相关报道仍较少。本研究对1例2014年南京“5.7”192Ir源放射事故患者受照后5 d第1次入院至出院期间的神经行为及心理健康进行观察、评估、干预,现报道如下。
1. 患者一般资料:事故资料见本刊周启甫等[4]报道,临床资料见本期刘玉龙等的报道。
2. 临床观察与干预:采用“一对一”、“多对一”的方法长期密切观察患者的病情变化,由1名临床医生单独或由多名临床医生同时对患者进行病史采集及临床观察,记录患者各个治疗阶段的精神状态变化过程,由神经心理科专科医生及接受过相关培训的临床医生对患者进行积极的心理干预,通过与患者的不断交流,在构成密切的治疗关系的基础上,有计划、按步骤地对不同阶段患者的心理活动施加影响,主要包括为其提供必要的支持,明确治疗目标,宣泄负面情感等,并在神经心理科会诊后给予药物治疗。
3. 心理测评:采用卡特尔16种个性因素测验(16PF)、抑郁自评量表(SDS)、焦虑自评量表(SAS),在安静情况下,由接受过相关培训的专业临床医生对患者实施心理测评。其16个因素分别是:乐群性、聪慧性、稳定性、恃强性、兴奋性、有恒性、敢为性、敏感性、怀疑性、幻想性、世故性、忧虑性、实验性、独立性、自律性、紧张性。SDS得分评价:53~62分为轻度抑郁,63~72分为中度抑郁,72分以上为重度抑郁;SAS得分评价:50~59分为轻度焦虑,60~69分为中度焦虑,69分以上为重度焦虑。
4. 认知功能评估:由神经心理专科医生依次采用简短精神状态量表(MMSE)、蒙特利尔认知评估(MoCA)北京版在病房内安静环境下对患者进行评估。MMSE包括5个方面的测验:定向力、记忆力、注意及计算力、回忆能力、语言能力,测试时间约 5~10 min,量表总分范围为0~30分,>26分为正常。MoCA北京版包括7个方面的测验:视空间与执行功能、命名、注意、语言、抽象、延迟回忆和定向,测试时间约10 min,量表设计者的英文原版规定其总分范围为0~30分。评分的测试结果值≥26分为无认知障碍,<26分为有认知障碍。如果受试者受教育年限≤12年,在测试结果上加1分,校正受教育程度的偏倚。目前尚无中文及北京地区常模及信效度分析,因此,暂参考原著界值。
1. 临床表现及治疗:根据患者整个治疗过程的进行,其心理改变可人为分成4个阶段。
(1)第1阶段:入院(受照后5 d)至第1次手术前(受照后61 d),此阶段患者主要表现为紧张、畏惧、沉默少言,食纳及睡眠均较好,对各项检查及治疗措施较为配合。在此期间治疗人员主要向患者普及辐射相关知识,消除其恐惧情绪。
(2)第2阶段:第1次手术(受照后62 d)至受照后280 d,此期间经历两次重大手术,并需要负压封闭引流技术(VSD)负压吸引及反复伤口换药,患者出现剧烈疼痛,饮食、睡眠质量下降,并随着住院时间的延长,逐渐出现焦虑、烦躁等情绪,对某些治疗措施表现出一定的抗拒(曾自行拔管)。此阶段,治疗人员积极对其进行心理疏导,并让其家属进行看护以保证其有合适的沟通和倾诉对象。
(3)第3阶段:受照后280~310 d,此期间由于患者长期进食量少,导致重度营养不良及反复电解质紊乱,且合并严重感染,病情危重。患者出现胸闷、腹胀、疼痛等一系列主诉,精神状态萎靡,睡眠质量差,表现出极度的不信任、易怒、拒绝与人交流、抗拒治疗。受照后285 d患者出现记忆力减退,定向、定位能力异常。此阶段已难以进行有效的心理疏导,在神经心理科的指导下,受照后288 d起给予舍曲林50 mg 每日早晨1次、奥氮平2.5 mg 每晚1次治疗。
(4)第4阶段:受照后310 d至出院(受照后383 d),此阶段患者全身情况逐渐好转,食纳增进,睡眠时间延长,精神状态改善,能主动与治疗人员交谈,积极反馈相关信息,认知功能也逐渐恢复正常。于受照后318 d停用舍曲林及奥氮平。
2. 心理测评
(1)抑郁自评量表(SDS)及焦虑自评量表(SAS)测评结果:受照后7 d第1次SDS及SAS测评结果分别为58、64分,显示患者有轻度抑郁、中度焦虑。受照后120 d第2次测评结果分别为76、74分,显示患者有重度抑郁、重度焦虑。
(2)16PF测验结果:受照后7 d首次16PF测评,结果显示其紧张性因子、焦虑性因子分值较高,忧虑抑郁、烦恼多端,被紧张困扰,缺乏耐心,易于激动、焦虑,对自己的环境感到不满意,剖面分析见图 1。
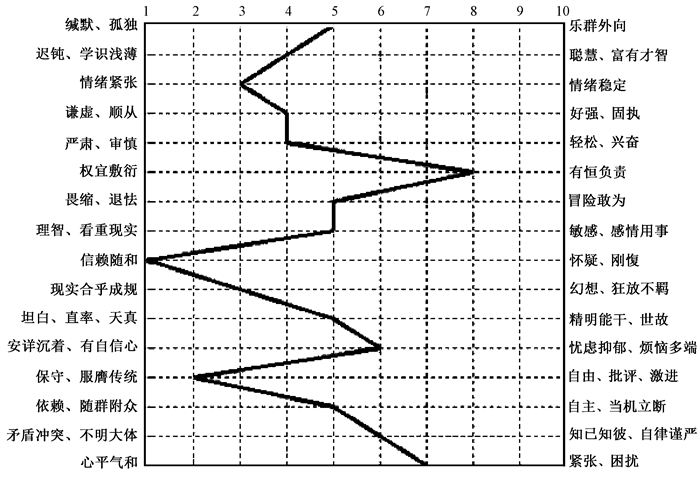
|
图1 患者照后7 d第1次16种个性因素测验剖面分析 Figure 1 The first time of 16 personality factors test analysis |
受照后120 d进行了第2次16PF测评,结果显示稳定性因子分值较低,情绪容易激动,易生烦恼,剖面分析见图 2。
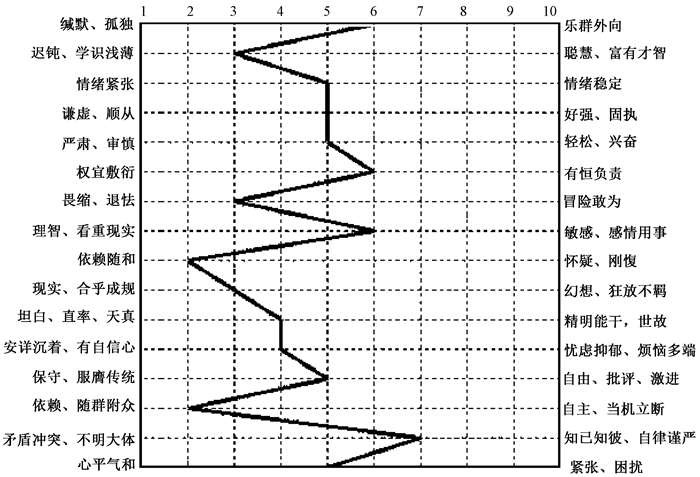
|
图2 患者照后120 d第2次16种个性因素测验剖面分析 Figure 2 The second time of 16 personality factors test analysis |
3. 认知能力评估
(1)简短精神状态量表(MMSE)测试结果:受照后285 d第1次MMSE测试结果14分,为中重度认知障碍,受照后300 d第2次MMSE测试结果26分,基本达到正常水平,受照后317 d第3次MMSE测试结果28分,已达正常水平,具体结果见表 1。
| 表1 患者受照后不同时间MMSE测试结果 Table 1 The results of MMSE tests |
(2)蒙特利尔认知评估(MoCA)北京版测试结果:受照后285 d第1次MoCA测试结果10分,为中重度认知障碍,受照后300 d第2次MoCA测试结果20分,仍有轻度认知障碍,受照后317 d第3次MoCA测试结果27分,已达正常水平,其他详细结果见表 2。
| 表2 患者受照后不同时间MoCA测试结果 Table 2 The results of MoCA tests |
核与辐射事故作为一种严重的创伤性事件,势必会对伤员的心理造成巨大影响。有报道称,受到放射性恐怖袭击后,不仅伤员出现的一些心理问题需要护理和治疗,甚至一些没有受到照射或只受到非常低剂量照射而并不需要医学治疗和护理的人群也会出现大量社会心理学问题[5, 6]。多数精神创伤可能比较轻微,经过一段时间(通常在3个月之内)的自我调整就可以自动痊愈。但是,也有一些影响会延续较长的时间,甚至终身。对于较为严重的精神创伤,在心理学和精神科的分类中被称为“创伤后应激障碍”(post-traumatic stress disorder,PTSD)[7]。日本原子弹爆炸资料表明,大约75%遭受核武器袭击人群表现出不同程度、不同形式的心理症状,这些症状从睡眠障碍、意志力不集中到淡于社会交际等。此外,受照人员及他们的家庭和朋友可能有伤后抑郁症增高的风险,包括焦虑、消沉和创伤事件的反复再现。受照人员可以表现出易怒、过度震惊反应和应激性增强。当这些症状持续1个月以上时即可诊断为创伤后抑郁症[8]。
本病例中患者在入院后即出现焦虑、抑郁的表现,主要是由于缺乏核与辐射的相关知识,导致对未知情况的恐惧所致。在经历数次手术、反复换药及长时间住院后,焦虑抑郁进一步加重,甚至出现抵触情绪,严重干扰治疗的顺利进行。在给予适当的心理干预及药物治疗后,一定程度上改善了患者的情绪、从而改善了患者的饮食、睡眠,保证了治疗的延续性,为全身情况的恢复奠定了基础。同样,全身情况恢复后进一步促进了患者情绪的好转,因此,患者的心理治疗与躯体治疗是相辅相成、互相促进的。
目前,辐射导致认知障碍的相关研究成果主要来自于肿瘤的全脑放疗[9],有研究表明,在接受分次全脑辐射6个月后的成年颅内肿瘤患者中,辐射诱导认知障碍的发生率高达90%,其中有2%~5%发展成阿尔茨海默病[10]。另外,古桂雄等[11]研究表明,235U脑内污染新生大鼠后可导致神经行为发育延迟。但对于骨髓型急性放射病导致神经行为异常,尤其是认知功能障碍的报道尚较为少见。本病例中患者在受照后285 d出现认知功能障碍,是否能归因于放射损伤暂无法判断,仍有待进一步研究。
另一方面,由于放射损伤临床救治过程较为复杂,患者往往需要经历漫长的住院时间及多次手术,故其原因很可能还与术后认知功能障碍(postoperation congnitive dysfunction,POCD)有关。POCD是患者接受麻醉及手术后出现的中枢神经系统并发症,影响认知功能的多个领域,表现为注意力无法集中、记忆受损、执行功能及语言理解能力下降。POCD不仅能够影响患者的生存质量,降低患者的工作能力和生存技能,还有可能引发阿尔茨海默病,提高病死率等[12, 13],存在很大危害。患者在受照后263 d进行了手术,且术后出现营养不良、严重感染等并发症,至受照后285 d出现记忆力减退,经相关测试证实为中、重度认知功能障碍,但随着全身情况的逐渐改善,患者认知功能也基本恢复正常。因此,本例中患者认知功能障碍为一过性,且与全身基本状况密切相关,其原因可能与POCD关系较大,但仍不排除今后再次出现类似症状,甚至发展成阿尔茨海默病,仍有待进一步观察随访。
在以往的辐射事故应急救助过程中,往往只重视对伤员躯体损伤的救治,而对伤员心理、神经行为方面的影响缺乏足够的关注。本病例在救治躯体放射损伤的同时,积极进行心理疏导,关注神经行为的改变,并给予必要的药物治疗,缓解其负面情绪,有助于其更好地配合医生的诊治,促进病情恢复。
利益冲突 作者无利益冲突,排名无争议。作者的配偶、工作伙伴或子女不存在影响研究结果的财务关系 作者贡献声明 陈炜博参与对该患者的临床救治,负责心理测评及认知功能评估工作,负责本文撰写; 刘玉龙负责临床救治工作;卞华慧、王优优、李元参与患者临床救治工作,负责观察及记录精神状态改变;郑旭、包明月参与协助完成患者心理测评及认知功能评估工作;郭凯琳负责患者16PF测试结果分析工作| [1] | 王优优,刘玉龙,赵风玲,等.四例骨髓型急性放射病患者受照后12年医学随访观察[J].中华放射医学与防护杂志,2013, 33(2):174-179.DOI:10.3760/cma.j.issn.0254-5098.2013.02.016. Wang YY, Liu YL, Zhao FL, et al. Medical follow-up of four cases with bone marrow form of acute radiation sickness twelve years after the accident[J]. Chin J Radiol Med Prot,2013, 33(2):174-179.DOI:10.3760/cma.j.issn.0254-5098.2013.02.016. |
| [2] | 戴婷婷,刘玉龙,李元,等.核电厂操纵人员心理健康相关因子的初步研究[J].中华放射医学与防护杂志,2012, 32(2):209-212.DOI:10.3760/cma.j.issn.0254-5098.2012.02.026. Dai TT, Liu YL, Li Y, et al. A preliminary study on related factors of mental health in nuclear power plant operators[J]. Chin J Radiol Med Prot,2012, 32(2):209-212.DOI:10.3760/cma.j.issn.0254-5098.2012.02.026. |
| [3] | 毕金玲,刘玉龙,李元,等.核电厂操纵人员心身健康的初步报告[J].中华放射医学与防护杂志,2011, 31(3):343-346.DOI:10.3760/cma.j.issn.0254-5098.2011.03.024. Bi JL, Liu YL, Li Y, et al. Preliminary study on psychosomatic status of nuclear power plant operators[J]. Chin J Radiol Med Prot,2011, 31(3):343-346.DOI:10.3760/cma.j.issn.0254-5098.2011.03.024. |
| [4] | 周启甫,陈栋梁,周晓剑,等. 南京192Ir放射源辐射事故应急调查及分析[J]. 中华放射医学与防护杂志,2014, 34(8):561-562. DOI:10.3760/cma.j.issn.0254-5098.2014.08.001. Zhou QF, Chen DL, Zhou XJ, et al. Emergency investigation and analysis of the 192Ir source accident in Nanjing[J]. Chin J Radiol Med Prot, 2014, 34(8):561-562. DOI:10.3760/cma.j.issn.0254-5098.2014.08.001. |
| [5] | 毛秉智,陈家佩. 急性放射病基础与临床[M]. 北京:军事医学科学出版社, 2002. Mao BZ, Chen JP. Basic and clinical of acute radiation sickness[M]. Beijing:Military Medical Science Press, 2002. |
| [6] | Berger ME, Christensen DM, Lowry C, et al. Medical management of radiation injuries:current approaches[J]. Occup Med (Lond), 2006, 56(3):162. DOI:10.1093/occmed/kql011. |
| [7] | 徐唯,董红斌,胡刚,等.爆炸事故幸存者创伤后应激障碍发生的影响因素[J]. 中国心理卫生杂志, 2005, 19(2):90. DOI:10.3321/j.issn.1000-6729.2005.02.008. Xu W, Dong HB, Hu G, et al. Influential factors about PTSD[J]. Chin Ment Health J, 2005, 19(2):90. DOI:10.3321/j.issn.1000-6729.2005.02.008. |
| [8] | Kukihara H, Yamawaki N, Uchiyama K, et al. Trauma, depression and resilience of eanhquake/tsunami/nuclear disaster survivors of Hirono, Fukushima, Japan[J].Psychiat Clin Neurosci, 2014, 68(7):524-533. DOI:10.1111/pcn.12159. |
| [9] | Peng D, Victoria Y, Dan N, et al. Feasibility of using intermediate X-ray energies for highly conformal extracranial radiotherapy[J]. Med Phys, 2014, 41(4):041709. DOI:10.1118/1.4868464. |
| [10] | Delphine A, Jean-Baptiste C, Marius P, et al. 3D radiation therapy boost improves the outcome of whole brain radiation therapy treated RPA Ⅱ patients with one or two brain metastases[J]. Mol Sci, 2014, 15(5):7554-7562. DOI:10.3390/ijms15057554. |
| [11] | 古桂雄,朱寿彭,王六一,等.浓缩235U脑内污染对新生大鼠神经行为发育的影响[J]. 工业卫生与职业病, 200l, 27(1):29-32. DOI:10.3969/j.issn.1000-7164.2001.01.009. Gu GX, Zhu SP, Wang LY, et al. Effects of cerebral exposure to alpha radiation by 235U on neurobehavior development of neonatal rats[J]. Ind Health Occup Dis, 2001, 27(1):29-32. DOI:10.3969/j.issn.1000-7164.2001.01.009. |
| [12] | Fodale V, Santamaria LB, Schifilliti D, et al. Anaesthetics and postoperative cognitive dysfunction a pathological mechanism mimicking Alzheimer's disease[J]. Anaesthesia, 2010, 65(4):388-395. DOI:10.1111/j.1365-2044.2010.06244.x. |
| [13] | Steinmetz J, Christensen KB, Lund T, et al. Long-term consequences of postoperative cognitive dysfunction[J]. Anesthesiology, 2009, 110(3):548-555. DOI:10.1097/ALN.0b013e318195b569. |
 2016, Vol. 36
2016, Vol. 36


