吸烟作为肺癌的危险因素经过多年调查已经被明确证实[1, 2],所以在研究个体外照射致肺癌时,个体的吸烟状况就是必须要考虑的问题。吸烟对肺癌的影响,尽管每个个体都具有特异性,但是通过大规模流行病学调查和科学的模型推算,还是可以得出一个较为客观的结果。经过多年研究,美国国立卫生研究院(National Institutes of Health,NIH)给出了现在通用的吸烟相关校正因子[W(s)又称为吸烟权重因子][3]。
一、 吸烟相关校正因子的应用
在辐射致肺癌的危险性判断中,不可避免地会掺杂其他的影响因素。客观地判断辐射致癌危险在癌症赔偿等方面起到关键作用[4]。准确估计其他主要危险因素所占的比重,成为人们关注的问题。Doll和Hill[5]发表了报道,以确凿的数据说明吸烟者比不吸烟者更易发生肺癌,吸烟作为肺癌的主要危险因素已被广泛证实,因此,在做辐射致肺癌病因判断[6],计算辐射致癌的相对超额危险度(ERR)时,需要同时考虑吸烟对肺癌的影响。目前,许多流行病学调查也考虑到吸烟与辐射对肺癌的联合作用[7]。计算低LET辐射照射后,肺癌的ERR需要乘以吸烟相关校正因子,最终得到排除吸烟因素对诱发肺癌的影响后,低LET辐射照射致癌的贡献,即ERR(校正)=ERR(辐射)×W(s)[8]。根据这一计算结果对受照肺癌患者进行病因判断。
二、 吸烟相关校正因子推算过程
1. 原始公式的得出过程:NIH(1985)在认为吸烟与辐射的交互作用符合相加交互作用的前提下,采用相加交互作用模型计算得出低LET辐射诱发肺癌病因概率。原始公式:
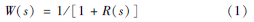
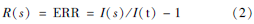
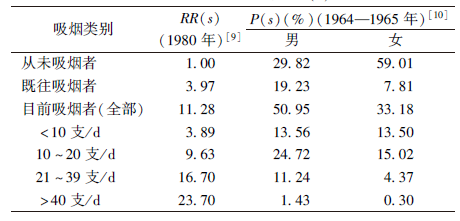
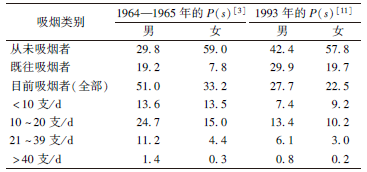
2. NIH(1985)得出校正因子的过程:Rogot和Murray[9]对美国一战的退伍军人进行吸烟状况的的队列研究,从1954年1月到1969年12月,为期16年,入选对象年龄在31~84岁之间,约30万人,从而得到肺癌死亡者中不同吸烟水平的RR(s)值。
应用调查中的RR(s)值,带入公式:
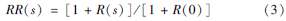



所以通过获得美国1964—1965年间的吸烟分布数据P(s)[10]和1980年报道的的RR(s)[9],代入公式得出了吸烟校正因子。
| 表1 1985年NIH获得的计算W(s)相关参数 |
三、吸烟相关校正因子的研究进展
1985年NIH报告W(s)值以后一直沿用到2003年,在2003年对1985年的美国放射流行病学表中的诸多数据做了改进[11],其中包括对W(s)的修改,报告中通过应用1993年美国人的吸烟数据[12]对1964—1965年的数据进行了替换,但是RR(s)值仍然沿用1980年Rogot和Murray[9]的数据。具体数据及修改情况见表2,3。
从表3可以看出,尽管RR(s)值没有做调整,但是受到表2中吸烟分布变化的影响,1985年W(s)与2003相比普遍降低,说明吸烟与辐射交互作用中吸烟对肺癌的影响降低。
四、吸烟相关校正因子的不足
1. 计算采用参数存在的不足:RR(s)值是由Rogot和Murray[9]在1954年到1969年通过队列研究得出的,一是队列研究的时间距今50年左右,当今人们的吸烟习惯,身体状况,环境状况都有了很大的改变,用1969年队列得出的RR(s)值应用于W(s)的计算显然会存在很大的误差。二是RR(s)的研究对象针对一战退伍军人,人群代表性较差,得出的数据较偏面。三是受当时统计学科发展的限制,队列研究中数据分析方法较陈旧,没有对年龄,婚姻状况,身体状况等混杂因素进行调整,数据可能存在偏倚。
| 表2 1964—1965 年与1993 年美国居民吸烟习惯分布 |
| 表3 1985 年与2003 年外照射致肺癌吸烟相关校正因子比较 |
P(s)值为美国的吸烟分布,应用于中国人群存在一定局限性。2003年W(s)值的得出采用1993年美国疾病预防控制中心提供的吸烟分布信息,对1964—1965吸烟分布信息进行了替换,但是由于美国和中国的吸烟习惯存在很大的区别,如中国男性吸烟率为63.04%,而美国男性为50.95%,中国女性吸烟者较少为3.77%,而美国女性吸烟者为33.18%[13],所以会增加在中国应用W(s)时与实际情况的出入。
2. 交互作用模型问题:辐射与其他因素复合时的生物学效应包括:相加作用、相乘作用、拮抗作用、保护作用和致敏作用[14]。而辐射与吸烟对肺癌的复合作用,主要集中于对符合相加作用还是相乘作用的讨论。假如复合后的效应等于两种因素单独作用时的效应之和称为相加作用,对应相加交互作用模型;复合后超过各因素单独作用之和称为相乘作用,对应相乘交互作用模型[8]。
尽管在NIH中辐射剂量与吸烟史相互作用采用了相加模型,但是人们对辐射剂量与吸烟史的相互作用符合相乘模型或相加模型的研究争论从未停止。Prentice等[15]对广岛和长崎281例肺癌患者的研究没能区别符合相加模型还是相乘模型,认为辐射和吸烟的联合作用符合相加作用模型[16],Lubin等[17]得出的结论认为,相乘和相加相互作用模型与数据在统计上不一致,特别是相加相互作用模型,Furukawab等[18]则认为符合广义的相乘作用模型,并且Egawaa等[19]在此基础上还进一步做了肺癌分型的研究。因此对吸烟与肺癌相互作用的研究还有待进一步的研究。
五、吸烟相关校正因子的改进
国内在做辐射与吸烟的相互作用研究与应用时,一直采用美国的W(s)值,卫生部卫生标准制(修)订项目中肿瘤放射病因判断方法以及放射性肿瘤病因概率的计算机计算系统中[20],都是采用的美国的W(s)值,但是,显然美国的数据并不完全适合国内的情况,然而目前国内对W(s)因子的研究还是一项空白,因此有必要通过整合国内的数据对RR(s)和P(s)数据进行替换求适用于中国的W(s)。
针对以上W(s)的不足,本研究认为进一步研究可以采用以下方法:
通过国内现有流行病学调查寻找相关的RR(s),仅在上海开展的吸烟与肺癌的流行病学调查就包括Yuan等[21],Chen等[22],高玉堂等[23]和王俊等[24]研究,对上海市吸烟及肿瘤死亡进行研究,涉及20余万人。在西安,Yao等[25]对西安地区居民的研究,得出的RR(s)数据是有一定代表性的。这些研究都可以作为我国RR(s)的参考。
对于P(s)值的研究,针对我国的吸烟状况在1996年[13]和2002年[26]都有过大规模的流行病学调查,其中包括吸烟分布P(s)的调查。通过对以上数据的收集可以得到改进后的中国人的W(s)。
综合以上中国RR(s)和P(s)的搜集,在人种、地域、时间等方面与现在所用参数相比都有了改进。用以上数据对美国的参数进行替换,可以直接得出中国外照射致肺癌吸烟相关校正因子。从而在进行放射损伤赔偿时,正确地进行吸烟校正,客观地评价放射对身体的损害。
| [1] | Morabia A, Szklo M. Re: Smoking and lung cancer: recent evidence and a discussion of some questions[J]. Int J Epidemiol, 2010, 39(6):1676. |
| [2] | Drahoslava H. Clear relationship between smoking and lung cancer[J]. Cent Eur J Public Health, 2012, 20(1):3-4. |
| [3] | National Institutes of Health. Report of the National Institutes of Health Ad Hoc Working Group to develop radioepidemiological tables[M]. Washington DC:U.S. Government Printing Office, 1985:48-51. |
| [4] | 牛胜利. 职业性电离辐射照射有害健康效应的归因方法及其在癌症赔偿计划中的应用使用指南[M]. 北京:中国原子能出版社, 2013: 15-21. |
| [5] | Doll R, Hill AB. The mortality of doctors in relation to their smoking habits: a preliminary report [J]. BMJ, 2004, 328(7455):1529-1533. |
| [6] | 孙志娟. 中国X射线工作者辐射致癌危险估计[D]. 北京: 北京协和医学院, 2011. |
| [7] | Leuraud K, Schnelzer M, Tomasek L, et al. Radon, smoking and lung cancer risk: results of a joint analysis of three European case-control studies among uranium miners[J]. Radiat Res, 2011, 176(3):375-387. |
| [8] | 孙世荃. 人类辐射危害评价[M]. 北京: 原子能出版社, 1996: 122-126. |
| [9] | Rogot E, Murray JL. Smoking and causes of death among U.S. Veterans: 16 years of observation[J]. Public Health Rep,1980, 95(3):213-222. |
| [10] | National Center for Health Statistics. Cigarette smoking and health care characteristics, U.S, July1964-June1965[M]. Washington DC:Depaterment of Health Education and Welfare, 1967. |
| [11] | National Institutes of Health. Report of the NIH-CDC Working Group to revise the 1985 NIH radioepidemiological tables[R]. Washington DC: NIH, 2003. |
| [12] | Centers for Disease Control. Morbidity and mortality weekly report: Cigarette smoking among adults—United States 1993[J]. JAMA, 1995, 273(5):369-370. |
| [13] | 中国预防医学科学院. 1996年全国吸烟行为的流行病学调查[M]. 北京:中国科学技术出版社, 1997. |
| [14] | United Nations Scientific Committee on the Effects of Atomic Radiation. Ionizing radiation: sources and biological effects[R]. New York: United Nations Publication,1982. |
| [15] | Prentice RL, Yoshimoto Y, Mason MW. Relationship of cigarette smoking and radiation exposure to cancer mortality in Hiroshima and Nagasaki[J]. J Natl Cancer Inst, 1983, 70(4):611-622. |
| [16] | Pierce DA, Sharp GB, Mabuchi K. Joint effects of radiation and smoking on lung cancer risk among atomic bomb survivors[J]. Radiat Res, 2003, 159(4):511-520. |
| [17] | Lubin JH, Boice JD, Samet JM. Errors in exposure assessment, statistical power and the interpretation of residential radon studies[J]. Radiat Res, 1995, 144(3):329-341. |
| [18] | Furukawab K, Preston D, Lönn S, et al. Rasiation and smoking effects on lung cancer incidence among atomic-bomb survivors[J]. Radiat Res, 2010, 174(1): 72-82. |
| [19] | Egawaa H, Furukawab K, Preston D, et al. Radiation and smoking effects on lung cancer incidence by histological types among atomic bomb survivors[J]. Radiat Res, 2012, 178(3): 191-201. |
| [20] | 孙志娟, 王继先, 向剑,等. 放射性肿瘤病因概率的计算机计算系统[J]. 辐射研究与辐射工艺学报, 2014, 32(5):1-5. |
| [21] | Yuan JM, Ronald KR, Wang XL, et al. Morbidity and mortality in relation to cigarette smoking in Shanghai, China[J]. JAMA, 1996, 275(21):1646-1650. |
| [22] | Chen ZM, Xu Z, Collins R, et al. Early health effects of the emerging tobacco epidemic in China: A 16-year prospective study[J]. JAMA, 1997, 278(18):1500-1504. |
| [23] | 高玉堂, 邓杰, 项永兵,等. 上海市居民吸烟与癌症及有关疾病十年前瞻性研究[J].中华预防医学杂志, 1999, 1(1):45-49. |
| [24] | 王俊, 高玉堂, 王学励,等. 上海市区男性吸烟与恶性肿瘤死亡的前瞻性研究[J]. 中华流行病学杂志, 2004, 25(10):837-840. |
| [25] | Yao H, Bin J, Li LS, et al. Changes in smoking behavior and subsequent mortality risk during a 35-year follow-up of a cohort in Xi'an, China[J]. Am J Epidemiol, 2014, 179(9):1060-1070. |
| [26] | 杨功焕, 马杰民, 刘娜,等. 中国人群2002年吸烟和被动吸烟的现状调查[J]. 中华流行病学杂志, 2005, 26(2):77-83. |
 2015, Vol. 35
2015, Vol. 35