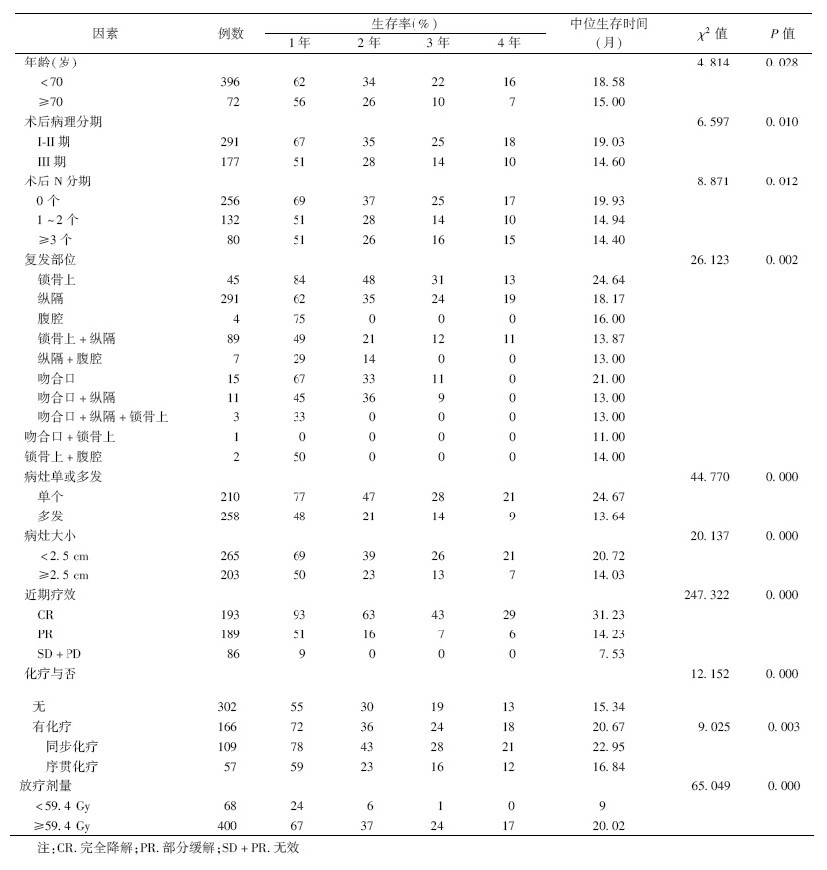
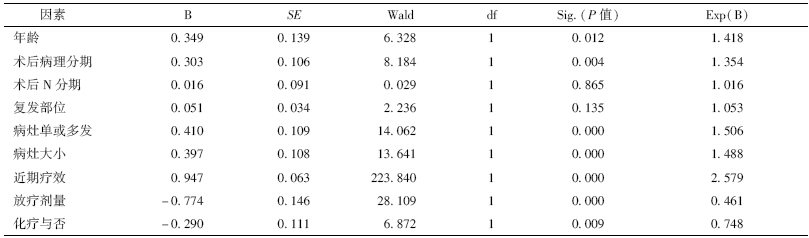
食管癌单纯手术5年生存率为23%~52%,治疗效果差,术后局部复发为其治疗失败的主要原因[1]。术后复发后再行手术治疗很困难,放疗是其主要治疗方式之一。目前,关于食管癌术后局部复发的放疗有多家报道,但样本量相对较小,本组选取以精确放疗为主要治疗手段的468例食管鳞癌术后局部复发转移患者进行回顾性分析,探讨食管癌术后局部复发在三维适形调强放疗条件下的疗效,并对预后相关因素进行分析。
1.入组及排除标准:入组标准:选择食管癌根治术后局部区域复发患者;手术方式为二野清扫术;术后病理证实为鳞癌;术后切缘阴性;卡氏评分≥70;接受三维适形放疗或调强放疗;患者对治疗方案均知情同意。排除标准:就诊时既已发现有远处转移者;术后切缘阳性者;接受过术前放疗或放化疗者;术后接受预防放疗或放化疗者;小细胞癌、腺癌及其他非鳞癌类型。
2.一般临床资料:2008年10月至2012年1月安阳市肿瘤医院468例食管鳞癌根治术后局部区域复发患者入组,其中男296例,女172例,年龄39~82岁(中位年龄61岁)。术前肿瘤长度1~10 cm(中位数4 cm)。术前病变位于胸上段81例(包括颈段3例),胸中段338例,胸下段49例。分期标准依据AJCC食管癌TNM分期标准第7版,T1期为43例,T2期为120例,T3期为284例,T4期为21例;术后N分期N0(0个)259例,N1a(1~2个)130例,N1b(3~5个)56例,N2(6~9)15例,N3(≥10)8例;术后病理分期I期38例,II期253例,III期177例。X射线分型:髓质型246例,溃疡型166例,蕈伞型8例,缩窄型9例,早期(包括糜烂型、斑块型、隆起型)39例。分化程度I级22例,II级289例(I~II级归入II级),III级157例(II~III级归入III级)。从术后当日至复发初诊的时间间隔(复发时间)为2~252个月(中位数14.95个月)。接受经典三维适形放疗(3D-CRT)224例,调强放疗(IMRT)244例。无化疗302例,有化疗166例(同步放化疗109例,序贯放化疗57例)。
3.相关诊断标准:诊断锁骨上区淋巴结复发主要依据体格检查、锁骨上区B超、颈部CT以及穿刺病理证实,纵隔及腹腔淋巴结复发依据胸腹CT、B超、PET-CT等。淋巴结复发诊断标准为CT显示短径≥1 cm、淋巴结包膜不完整、多发淋巴结融合、淋巴结中央坏死,PET-CT示SUV值>2.5(排除炎性淋巴结);吻合口复发依据胸部CT、PET-CT及食管镜检查,所有吻合口复发患者均经病理学证实为鳞癌。对瘤床和(或)纵隔淋巴结复发者,统称为纵隔复发。
4.放疗靶区勾画及处方剂量:患者取仰卧位,头颈肩或体部热塑体膜固定,CT强化扫描,层厚为5 mm; GTV为复发肿瘤及转移的淋巴结体积;CTV为GTV左右前后方向各外放0.5~1.0 cm,上下方向各外放1.0~1.5 cm,勾画CTV时应按照解剖界限进行适当的修改,如椎体、肺组织等; PTV为CTV外扩0.5 cm(外放后根据解剖屏障做调整)。全组放疗剂量为40~70 Gy,中位放疗剂量59.4 Gy,单次剂量1.8~2.0 Gy,1次/d,5次/周;部分锁骨上区淋巴结给予电子线补充剂量。危及器官剂量限制:双肺V20≤25%;脊髓Dmax≤45 Gy;心脏V30≤40%,V 40≤30%;胸腔胃V40≤40%~50%。
5.化疗方法:共166例患者接受化疗,其中同步放化疗109例(包括TP方案47例,FP方案 62例),序贯放化疗57例,FP方案为5-氟尿嘧啶450~ 500 mg/m2×5 d,顺铂12.5 mg/m2×5 d或25 mg/m2×3 d;TP方案为紫杉醇135 mg/m2,第1天,顺铂25 mg/m2,第2~4天),同步化疗者自放疗开始第1天给药,3周重复,化疗周期数为1~4个,中位数为2个。
6.观察指标:近期疗效评价参照WHO实体瘤评价标准,分为完全缓解(CR)、部分缓解(PR)、稳定(SD)和进展(PD);CR+PR为有效,SD+PD为无效。淋巴结CR指淋巴结完全消失,然而淋巴结<5 mm或消失后残留的结缔组织无进展被视为非癌变组织[2]。
7.随访方法:放疗结束后2年内每3个月复查1次颈胸腹部CT、双侧颈部及上腹部彩超,必要时行胃镜检查、PET-CT检查,此后每半年复查1次,随诊5年后每1年复查1次,怀疑有骨转移时行骨ECT及MRI检查。随访采用门诊复诊、邮件、电话随访、走访及公安信息等方式。
8.统计学处理:采用SPSS 17.0软件包进行数据处理,Kaplan-Meier法计算生存率并用Log-rank法检验及单因素分析,多因素分析采用Cox回归模型。P<0.05为差异有统计学意义。
1. 疗效:放疗后近期疗效达CR者193例,PR者189例,SD者46例,PD者40例,总有效率RR为81.6%,完全缓解率为41.2%。生存时间从复发确诊开始计算。术后局部区域复发放疗后1、2、3、4年生存率分别为61%、32%、21%、14%,中位生存期17.6个月。
2. 食管癌术后局部区域复发患者生存率:不同复发部位对生存率有显著影响,单纯锁骨上区、单纯纵隔区及吻合口复发1、2、3、4年生存率分别为84%、48%、31%、13%,62%、35%、24%、19%和67%、33%、11%、0。锁骨上+纵隔为49%、21%、12%、11%;吻合口+纵隔为45%、36%、9.0%、0;腹腔复发或转移患者生存率低。单一复发部位放疗疗效优于多个复发部位(图 1A)。不同放疗剂量对生存的影响,放疗剂量≥59.4 Gy和<59.4 Gy的1、2、3、4年生存率分别为67%、37%、24%、17%和24%、6%、1%、0;放疗剂量≥59.4 Gy的患者生存率明显优于后者(图 1B)。化疗与否对生存的影响,联合化疗的患者疗效优于单纯放疗者,同步放化疗的疗效优于序贯放化疗,单纯放疗与序贯放化疗疗效相似(图 1C)。
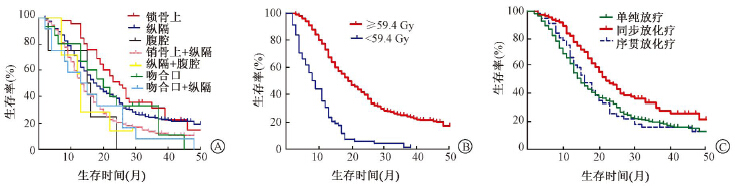 | 图 1 468例食管癌术后局部区域复发患者生存曲线图A.不同复发部位;B.不同放疗剂量;C.化疗与否 |
3. 影响预后的因素:单因素分析结果显示,年龄、术后病理分期、术后N分期、复发部位、病灶单或多发、病灶大小、近期疗效、放疗剂量、化疗与否与预后相关(χ2=4.814~247.322,P<0.05,表 1)。性别、术前原发肿瘤部位、术后T分期、术前肿瘤长度、分化程度、X射线分型、淋巴结清扫总数与食管癌术后局部区域复发放疗的预后未见明显关系。单一病灶1、2、3、4年的生存率分别为77%、47%、28%、21%,多发病灶为48%、21%、14%、9%;病灶<2.5 cm者的1、2、3、4年的生存率分别为69%、39%、26%、21%,病灶≥2.5 cm者的生存率为50%、23%、13%、7%。
| 表 1 468例食管癌患者预后单因素分析结果 |
多因素分析结果显示,年龄、术后病理分期、病灶单或多发、病灶大小、近期疗效、放疗剂量、化疗与否为独立预后因素(P<0.05,表 2)。从回归系数的符号与大小来看,高剂量放疗和合并化疗为保护因素。
| 表 2 468例食管癌患者预后多因素回归分析结果 |
4. 随访结果:随访截至2013年12月31日,失访22例,随访率95.3%,全组中位随访期17.6个月(范围2~63个月)。死亡370例,其中局部及区域 性复发致死176例,占死亡数的47.57%(176/370);远处转移148例,占40%(148/370);局部复发+远处转移为16例,占4.32%(16/370);1例死于放射性肺炎;2例死于急性心肌梗死;1例死于脑出血;原因不明26例(含失访)。肺是最常见的远处转移部位(81/148),其他的包括肝(38/148)、胸膜(23/148)、骨(11/148)、脑(7/148)、胸壁(4/148)、腋窝(3/148)。目前存活98例中,满4年、3年患者分别为18例、55例,带瘤生存6例,余92例无症状生存。
放疗是食管癌术后出现局部区域复发的主要治疗手段。精确放疗可使肿瘤组织得到更高的照射剂量,并能保护周围正常组织,提高了治疗比。术后局部区域复发放疗后1、2、3、4年生存率和中位生存期的结果,与文献报道基本一致[3]。
食管癌术后出现局部区域复发的预后影响因素各家报道不尽相同。本研究显示年龄、术后病理分期、术后N分期、复发部位、病灶单或多发、病灶大小、近期疗效、放疗剂量、化疗与否均是生存预后因素。本组结果显示术后病理分期是独立预后因素,这与以往的报道结果一致[3, 4];即病期越晚预后越差,III期3年生存率(14%)明显低于I+Ⅱ期(25%),可能与I~II期手术根治性切除率高、远处转移率低等因素有关。单因素分析显示术后N分期与预后有关,2009年食管癌AJCC第7版淋巴结分期根据阳性淋巴结数目细分为N0(0)、N1a(1~2)、N1b(3~5)、N2(6~9)和N3(≥10),Zhang等[5]认为按第7版N分期分组,未得出阳性淋巴结数目在组间有显著性差异,而如果按阳性淋巴结数目0、1和≥2进行分组,能更好地体现阳性淋巴结数目对患者生存率的影响,本研究也得出了同样的结论;本研究横向比较pN0和pN1的生存率发现,术后无淋巴结转移的生存率要高于淋巴结阳性患者的生存率,与蒋平等[6]报道的结论一致。近年来越来越多的证据证明食管癌术后淋巴结阳性患者需行术后预防性放疗或化疗。祝淑衩等[7]研究显示在有淋巴结转移的情况下,术后预防性放疗有助于改善患者的预后,术后化疗能改善食管癌患者的生存。
本研究单因素与多因素分析结果均显示年龄与生存预后有关,<70岁者1~4年的生存期明显高于≥70岁患者,这与以往的报道不一致[8],可能与改变年龄分段,以及<70岁者体质较好,多合并化疗等有关。有研究表明,术后复发时间是影响患者生存率的独立因素,认为复发时间长的患者生存预后好于复发时间短的患者[3],但本研究未得出差异具有统计学意义,与田智峰等[9]和王玉祥等[10]报道一致,究其原因,可能与样本量的累计有关,本研究在小样本量统计时也出现复发时间与预后有关的结果。单因素分析显示术后复发部位与预后相关,单纯部位的复发生存期优于多个部位复发的生存期,但多因素分析无统计学意义。单因素及多因素分析结果均显示单或多发病灶和病灶的大小是独立预后因素,说明复发病灶为单发的且病灶小于2.5 cm者放疗效果好,与以往的文献报道[11]的结果一致。
本组结果显示放疗剂量≥59.4 Gy者1~3年的生存率均高于放疗剂量<59.4Gy者,与国内外多篇报道[3, 4, 10, 11, 12, 13]的结果一致,故建议放疗剂量应在59.4 Gy以上为宜。全组患者放疗后有效率为81.6%,放疗后近期疗效较好者生存率明显高于疗效差者,并且为放疗后生存率的独立性影响因素,与文献报道[14]结果一致,CR+PR组患者放疗后生存率明显高于SD+PD患者,差异有统计学意义。本研究结果显示放疗剂量高者,足量放疗后达到缓解者预后较好。
对于食管癌术后局部区域复发和淋巴结转移放疗与化疗的结合模式,目前意见不一,张瑾熔等[4]报道91例术后局部复发转移患者采取放疗+化疗1~3年的生存率和单纯放疗的结果相似。Lu等[15]回顾性分析73例食管鳞癌术后淋巴结转移患者,1、3年总生存率为46.7%、4.7%,其中放疗+化疗组31例,单纯放疗组42例,两组的1、3年生存率及中位生存时间分别为62.5%、10.5%、17个月;33.8%、0%、9个月;放疗+化疗组生存期得到明显改善。韩济华等[16]研究发现食管癌术后局部复发放疗组和同期放化疗组的中位生存期分别为16.4和23.5个月,两组1、2、3年生存率分别为66.7%、31.1%、15.6%和68.9%、48.9%、35.6%,表明同期放化疗组能明显提高局部病灶的完全缓解率,略减少了远处转移,提高了总生存率。孙晓江等[17]对93例食管癌术后局部复发患者进行Cox模型多因素分析显示是否行同步放化疗是独立预后因素,认为放化疗同步治疗的预后较好。本研究显示单纯放疗组和放疗加化疗组1、2、3、4年生存率和中位生存期分别为55%、30%、19%、13%和15.34个月;72%、36%、24%、18%和20.67个月,表明,放疗联合化疗较单纯放疗的缓解率及生存率均高,与以上报道结论一致。同步放化疗的疗效优于序贯放化疗,差异具有统计学意义;单纯放疗与序贯放化疗的疗效相似,差异无统计学意义。同步化疗共109例,包括紫衫醇+顺铂47例,顺铂+5-氟尿嘧啶62例;两组的1、2、3、4年的生存率高于国内报道[18, 19]。虽然TP组的中位及1、2年的生存率高于FP组,但差异无统计学意义,仍需要扩大样本量,规整分组条件进一步研究。本研究得出联合化疗者疗效优于单纯放疗者,同步放化疗的疗效优于序贯放化疗。
综上所述,食管鳞癌术后局部复发的再治疗有一定意义,不同治疗方式疗效存在差异,合理选择治疗方法,可使患者的生存获益。对于年龄<70岁,术后病理分期早,单一复发部位,单个复发病灶,小病灶,放疗剂量≥59.4 Gy,足量放疗后有效者,采取同步放化疗的患者预后较好。
| [1] | 章文成,肖泽芬. 食管癌根治术后预防放疗应用的相关性研究(二)——食管癌术后失败模式和术后放疗[J]. 中华放射肿瘤学杂志,2011,20(2):148-152. |
| [2] | Yamamoto S, Ishihara R, Motoori M, et al. Comparison between definitive chemoradiotherapy and esophagectomy in patients with clinical stage I esophageal squamous cell carcinoma[J]. Am J Gastroenterol, 2011,106(6):1048-1054. |
| [3] | 高敏,祝淑衩,王玉祥,等.食管癌术后区域性淋巴结转移三维适形放射治疗的预后分析[J]. 中国肿瘤临床,2010,37(10):582-586. |
| [4] | 张瑾熔,杨蛟,吕茵,等.91例术后局部复发转移食管癌放疗疗效和预后分析[J]. 中华放射肿瘤学杂志,2010,19(4):302-305. |
| [5] | Zhang HL,Chen LQ,Liu RL,et al.The number of lymph node metastases influences survival and International Union Against Cancer tumor-node-metastasis classification for esophageal squamous cell carcinoma [J]. Dis Esophagus,2010,23(1):53-58. |
| [6] | 蒋平,宋丹,房振羽,等.食管癌术后局部复发再次治疗的疗效观察[J]. 医学研究生学报,2013,26(12):1275-1278. |
| [7] | 祝淑衩,宋长亮,沈文斌,等.食管癌根治性切除术后患者预后的影响因素分析[J]. 中华肿瘤杂志,2012,34(4):281-286. |
| [8] | 章耀鸿,唐喜军,陶瑞康,等.食管癌术后局部区域复发的治疗[J]. 中华放射肿瘤学杂志,2003,12(2):89-91. |
| [9] | 田智峰,杜德希,吴鹤,等.放疗联合全身化疗治疗食管癌术后局部复发转移52例疗效分析[J]. 肿瘤学杂志,2012,18(2):100-102. |
| [10] | 王玉祥,祝淑衩,李任,等.食管癌术后区域性复发的放疗[J]. 中华放射肿瘤学杂志,2005,14(2):86-89. |
| [11] | 任伟,孔炜伟,闫婧,等.食管鳞癌上纵隔1与2区淋巴结转移适形调强放疗回顾性分析[J]. 中华肿瘤防治杂志,2013,20(23):1834-1837. |
| [12] | Zhang J,Peng F,Li N,et al.Salvage concurrent radio-chemotherapy for post-operative local recurrence of squamous-cell esophageal cancer[J]. Radiat Oncol,2012,7:93. |
| [13] | 许亚萍,毛伟敏,马胜林,等.食管癌根治性治疗后局部复发患者的预后因素分析[J]. 中华肿瘤杂志,2011,33(12):925-928. |
| [14] | 马剑波,季斌,施建,等.食管癌术后局部复发转移的放射治疗疗效分析[J]. 肿瘤防治研究,2005,32(10):656-657. |
| [15] | Lu JC,Kong C,Tao H.Radiotherapy with or without concurrent chemotherapy for lymph node recurrence after radical surgery of thoracic esophageal squamous cell carcinoma[J]. Int J Radiat Oncol Biol Phys,2010,78(3):710-714. |
| [16] | 韩济华,于长华,朱卫国,等.三维适形放射治疗配合同期化疗治疗食管癌术后局部复发的临床研究[J]. 现代肿瘤医学,2011,19(1):73-77. |
| [17] | 孙晓江,许亚萍,季永领,等. 93例食管癌根治术后局部复发预后因素分析[J]. 中华放射医学与防护杂志,2010,30(3):333-335. |
| [18] | 王新强,魏建敏.同步放化疗治疗食管癌术后局部淋巴结转移的临床疗效分析[J]. 实用肿瘤杂志,2013,28(6):601-604. |
| [19] | 陶华,孔诚,陆进成,等.食管癌术后复发患者调强放疗同步化疗(5-FU+奈达铂)的II期临床研究[J]. 肿瘤防治研究,2012,39(10):1261-1264. |
 2015, Vol. 35
2015, Vol. 35